Что принимать при кишечной инфекции. Медикаментозные препараты при кишечных инфекциях
Учащенные акты дефекации (более 8 раз в сутки), при которых наблюдаются каловые массы жидкой консистенции, сопровождающиеся общей слабостью организма и симптомами отравления, указывают на критическую стадию инфекции и требуют оказания экстренной помощи для стабилизации состояния пациента.
Комплекс первой медицинской помощи при кишечной инфекции включает в себя проведение мероприятий, направленных на снятие болевых ощущений и восстановление водного баланса организма. Для устранения дискомфортных ощущений и снижения температуры показаны инъекции литической смеси. Лекарство содержит стандартные компоненты: анальгин, папаверин и димедрол. Смесь отличается сильным действием и применяется лишь в крайних случаях.
Для решения проблемы обезвоживания организма показаны инъекции изотонического раствора хлорида натрия. Дозировка препарата устанавливается индивидуально в зависимости от степени инфекции. Его применение эффективно восстанавливает водно-солевой баланс, но по причине равного с плазмой крови осмотического давления он быстро выводится из организма.
Регидатратационным действием обладают порошкообразные медикаменты: Регидрон, Полисорб, Альбумин и др. Помимо стабилизации водного баланса, их использование направлено на восстановление запасов калия и натрия, выводимых вместе с жидкостью.
Прием указанных средств чаще всего приводит к быстрому устранению явных симптомов интоксикации, удалению из организма продуктов жизнедеятельности болезнетворных бактерий. Недостаточная эффективность лекарств указывает на тяжелую стадию инфекции и требует госпитализации в медицинское учреждение.
2 Средства для детоксикации
Для выведения ядов и токсинов назначается прием сорбентов - препаратов, поглощающих в себя вредные элементы для последующего выведения их из организма. Выбор того или иного средства зависит от индивидуальных особенностей пациента, его возраста и формы инфекции. Все сорбенты можно разделить на следующие категории.
Расстройства ЖКТ, требующие применения лекарства от кишечной инфекции для детей и взрослых, чаще всего встречаются летом или по время поездок по теплым странам.
В жаркую погоду патогенные микроорганизмы размножаются значительно быстрее.
К тому же у маленьких детей еще не сформирована привычка соблюдения правил санитарии, и грязные руки могут привести к заражению кишечной инфекцией.
Кишечные инфекции нарушают работу не только ЖКТ, но и отрицательно влияют на весь организм.
Виды возбудителей и симптоматика заболевания
- вирусы. Среди них выделяют вирусные инфекции, влияющие на органы брюшной полости (вирус Коксаки A и B, энтеровирус, полиовирус), поражающие ЦНС (приводят к параличам) – эти вирусы несут серьезную угрозу жизни, и вирусы, ограничивающиеся поражением кишечника – эта кишечная инфекция сопровождается диареей, гастроэнтеритами. В основном встречаются кишечные аденовирусы, ротавирусы, коронавирусы, астровирусы;
- бактерии – возбудители кишечной инфекции у детей и взрослых наносят большой урон организму энтеротоксинами, вырабатываемыми ими в течение жизни. Бактериальные инфекционные заболевания вызываются холерным вибрионом, кишечной палочкой, шигеллами, сальмонеллами, иерсиниями, клебсиеллами. Все возбудители вызывают диарею, приводящую к обезвоживанию и нарушению водно-ионного баланса;
- грибок – чаще всего грибок кандида приводит к развитию инфекции кишечника;
- простейшие – амебии, лямблии.
Чтобы назначить правильное лечение кишечной инфекции у взрослых и детей, необходимо точно установить возбудителя болезни.
Будет ли действовать на патогенные микроорганизмы лекарство, зависит от того, выработали ли препараты резистентность у бактерий, вирусов, простейших и грибков.
В зависимости от того, насколько серьезное отравление, какой вид микроба его вызвал и количества поступившего токсина, симптомы у взрослых и детей будут наблюдаться от сильно выраженных до стертых.
В целом признаки кишечной инфекции для разных возбудителей болезни одинаковы:
- понос – первое проявление инфекционного заболевания кишечника. Экскременты обильные, содержат много жидкости, кашеобразные, неоформленные, возможно содержание слизи или крови. Жидкий стул может быть от трех раз в течение суток;
- запор – это состояние может сопровождать понос, мешая дефекации. Каловая пробка приводит к всасыванию отравляющих веществ стенками кишечника и усилению интоксикации организма. В результате этого самочувствие больного резко ухудшается;
- жар – температура тела во время развития кишечной инфекции может повышаться от 37 градусов в начале болезни до 39 в дальнейшем;
- утомляемость – увеличение ядов, вырабатываемых инфекцией кишечника, в организме приводит к быстрой утомляемости и общей слабости;
- лихорадочное состояние – воспаление вызывает озноб и ломоту в теле;
- болевые ощущения в брюшной полости – инфекционные болезни кишечника часто сопровождает спазмирующая, резкая, периодическая боль;
- тошнота – отравляющие вещества постепенно приводят к возникновению рвоты у детей и взрослых. При тяжелом течении кишечной инфекционной болезни рвотные позывы не приносят облегчения.
Во время острого течения кишечной инфекции признаки становятся более выраженными, пациент испытывает более сильные боли, неприятные ощущения в кишечнике усиливаются:
- ложные позывы к дефекации – воспалительный процесс вызывает раздражение рецепторов на стенках кишечника, а прохождение каловых масс усиливает болезненное состояние. Позывы возникают при недостатке кала и сопровождаются слизистой пеной;
- тенезмы – при дальнем прогрессировании кишечной инфекции у детей и взрослых к ложным позывам добавляются резкие спастические схваткообразные боли;
- повышенное газообразование – сопровождает все стадии инфекционной болезни. Возникает в результате изменения оптимального соотношения кишечной микрофлоры. Усилить метеоризм могут продукты питания: бобовые, капустные, свежие плоды. Также грубая клетчатка, содержащаяся в них, увеличивает воспаление. Лечение болезни исключает эти продукты из диетического питания;
- потеря аппетита – является осложнением интоксикации организма при кишечной инфекции. Также ее вызывают нарушения в работе всех органов ЖКТ;
- налет на языке – серовато-желтый налет на слизистой языка указывает на глоссит. Это явление возникает во время запора, а также в остром периоде течения болезни.
Уход за больным
При острой кишечной инфекции нельзя назначать для лечения детей препараты самостоятельно. Если присутствуют признаки кишечной инфекции, то необходимо обратиться за медицинской помощью.
Чтобы помочь ребенку до приезда «Скорой помощи», нужно принять следующие меры:
- больного нужно уложить в постель и подготовить посуду для рвоты;
- при ознобе ребенку можно дать одеяло;
- для заразившихся детей нужно выделить отдельную посуду;
- контакты со здоровыми людьми необходимо ограничить;
- ребенку нужно давать пить раствор соли и марганца для промывания желудка;
- питье больному можно давать только в теплом виде (вода, некрепкий чай, раствор Атоксила или Регидрона).
Если проявления болезни стали стихать (лечение подействовало), то первое время ребенку можно давать только жидкую пищу.
Постепенно лечение разрешает включать в рацион диетические продукты. Подробный список допустимых блюд должен указать врач.

Как правило, давать больным можно следующие продукты:
- ненаваристый куриный бульон;
- кашу на воде жидкую;
- супы без пассировки;
- измельченное постное мясо;
- нежирную рыбу, приготовленную на пару;
- белковый омлет;
- запеченные или тушеные овощи и фрукты;
- черствый хлеб.
Пряности, приправы, соль, алкоголь, а также молочные продукты, консервы и жареные блюда на время лечения кишечной инфекционной болезни необходимо исключить.
Средства для экстренной помощи больному
Лечение должно быть направленно на уменьшение содержания в организме заболевшего болезнетворных микроорганизмов и производимых ими токсических продуктов.
Должны применяться противовирусные, противомикробные препараты и сорбенты.
В зависимости от того, насколько тяжелое развитие получила инфекция, лечение может осуществляться дома либо в условиях стационара.
Если кишечная инфекция развивается остро, то необходимы экстренные меры.
Они применяются в ситуации с сильной диареей и отравлением организма токсинами: жидкий стул от 10 раз в течение суток, сильная слабость, головокружение.
В этой ситуации лечение включает следующие препараты:
- солевой раствор для проведения инфузионной терапии. Она поможет регулировать количество жидкости в организме, а также электролитный баланс (проводить эту процедуру должен медицинский работник);
- смесь для внутримышечных инъекций, включающая в состав «Димедрол» (1 мл – 1 %), «Папаверин» (2 мл – 2 %) и «Анальгин» (2 мл – 50 %);
- раствор порошка «Гастролита», «Регидрона». Жидкость нужно принимать дробно, по ½ чайной ложки.
Несмотря на принятые лекарства, в данной ситуации требуется срочная госпитализация.
При острой кишечной инфекции у детей возрастом до 3 лет необходимо срочное вмешательство специалиста.
Легкое течение болезни, проявляющееся несильной болью, невыраженным поносом и тошнотой, позволяет принимать лекарственные препараты дома.
Для детей лучше всего вызвать дежурного педиатра, чтобы он подобрал подходящее лекарство, учитывая все признаки болезни.
Помимо восстановления водно-солевого баланса в организме, от кишечной инфекции можно употреблять следующие лекарства:
- «Смекта» – суспензия, изготавливаемая из порошка. Это средство можно давать и младенцам. Оно устраняет все неприятные симптомы заболевания: понос, метеоризм. До года принимается 1 пакетик в день, старше 2 – до 3 пакетиков;
- «Стопдиар» – жидкое лекарство. Разрешен для приема детьми в возрасте от 2 месяцев. Его нужно принимать по 1 ложечке 1-2 раза в день;
- «Энтерофурил» – производят в виде капсул и суспензии. Антибиотик, убивающий кишечную палочку, сальмонеллу, возбудителя холеры и дизентерии;
- «Энтеросгель» – сорбент, напоминающий пасту. Можно давать детям до года по 5 мл 2 раза в день.
Если дефекация частая, но кал не обильный и не водянистый, то при инфекции кишечника будут полезны биопрепараты: «Лацидофил», «Энтерожермина», «Линекс».
Факторы заражения и профилактические меры
Есть несколько факторов, повышающих вероятность возникновения кишечной инфекции:
- хронические заболевания, ослабившие организм;
- дисбактериоз – нарушенное оптимальное соотношение полезных микробов ЖКТ;
- нерациональное питание;
- генетическая предрасположенность.
Соблюдение нескольких несложных правил санитарии поможет уменьшить риск заражения кишечной инфекцией:
- мытье рук после прогулки или общения с животными и посторонними людьми;
- тщательно мыть сырые продукты питания;
- проводить полноценную термообработку рыбы, мяса, яиц, молока;
- соблюдать режим питания;
- принимать курсы полезных микроорганизмов. Полезны следующие препараты: «Ацилакт», «Бифидумбактерин», «Энтерожермина» и другие препараты, содержащие лакто- и бифидобактерии. Эта мера поможет укрепить иммунную систему;
- положить в аптечку для путешествия препараты от дисбактериоза.
Инфекционные заболевания ЖКТ нарушают работу всех систем организма, а лечение может проходить в течение длительного времени.
Чтобы терапия кишечной инфекции была успешной, важно вовремя обратиться за медицинской помощью.
Лекарства следует пить сразу после обнаружения первых признаков пищевого интоксикационного синдрома. Осложнения приводят к необратимым изменениям со стороны печени, почек, поджелудочной железы. Даже у ребенка развивается почечная недостаточность. При своевременной помощи печень сможет регенерировать, так как является органом с высокой способностью к восстановлению.
Изменения почек вернуть к физиологическому состоянию нельзя, поэтому природа наделила человека 2-мя подобными органами.
Вышеописанные изменения требуют незамедлительной коррекции. Чем раньше человек принимает лекарство, тем лучше.
Какие лекарства пить при отравлении пищевом
Пищевое отравления сопровождается накоплением токсинов в кишечнике. Они всасываются с кровью, что приводит к множеству патологических изменений внутренних органов. Чтобы предотвратить патологию, следует пить сорбенты. Препараты связываются с ядами в неразрушимые комплексы, выводятся с калом.
Сорбенты при пищевом отравлении:
- Активированный уголь принимается по 15-20 таблеток. Пить средство рекомендуется после промывания желудка пищевой содой, марганцовкой, слабым солевым раствором. На протяжении первой недели интоксикации поддерживающая доза активированного угля – 2-3 таблетки через 4-6 часов (по состоянию);
- Энтеросгель стоит дороже, но кроме адсорбирующего эффекта, обволакивает слизистую оболочку желудка, чем предотвращает понос, устраняет болевые ощущения эпигастрия у пациентов с язвенной болезнью. Средство нормализует работу желудочно-кишечного тракта;
- Полисорб – принимается в форме водной взвеси, характеризуется сильным противоинтоксикационным, адсорбционным свойством;
- Смекта – обволакивает и защищает слизистую оболочку. Облегчает понос, предотвращает появление болей живота.
При отравлении, какие лекарства принимать для восстановления
Сильный понос, рвота сопровождается обезвоживанием. Для коррекции состояния организма применяются следующие препараты:
- Регидрон – лекарство от обезвоживания. Принимается, пока рвота и понос у ребенка полностью не прекратится. Взрослым пить его следует кратковременно – до нормализации работы кишечника;
- Глюкосолан состоит из солевой смеси и глюкозы. Применяется при обезвоживании;
- «Хумана электролит» - нормализует электролитный обмен.
С помощью этих лекарств удается справиться с большинством патологических реакций на фоне интоксикационного синдрома.
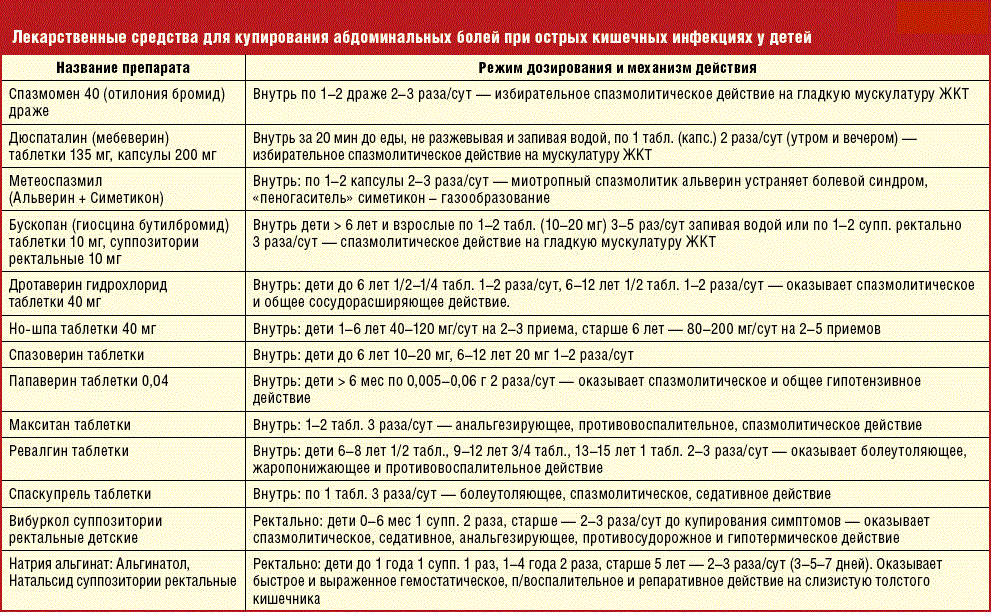
Спазмолитические препараты при интоксикационном синдроме
Спазмолитические препараты принимать нужно при болевом синдроме внутри живота. Для восстановления состояния здоровья рекомендуются следующие препараты:
- Но-шпа – лекарство для снятия спастических сокращений гладкой мускулатуры желудочно-кишечного тракта. Пить спазмолитик – по 2 таблетки в день;
- Папаверин, дротаверин – аналоги но-шпы. Обладают сходным механизмом действия.
Для предотвращения поражения желудка при использовании воспалительных средств нужно пить омепразол. Пищеварительные расстройства устраняются ферментными препаратами – креон, фестал, мезим, панкреатин. Искусственный прием энзимов помогает перевариванию углеводов, жиров, белков при повышенной нагрузке на поджелудочную железу.
Для восполнения недостатка сапрофитной флоры советуем пить:
- Линекс – содержит бифидо- и лактобактерии;
- Лактофильтрум – стимулятор роста полезных микроорганизмов;
- Хилак форте – нормализует бактериальный состав толстой кишки, помогает справляться с кишечными ядами.
По назначению врача вместе с вышеописанными лекарствами от отравления назначаются антибиотики: сульгин, фталазол, левомицетин. Детям лучше принимать энтерофурил, который не уничтожает кишечную флору.
Лекарство от кишечной инфекции
Понос – это не первичное заболевание, а лишь проявления общей нозологической формы. После завершения лечения длительностью 2 недели не всегда удается устранить диарею. Согласно медицинским канонам в такой ситуации следует назначать антибактериальные средства, так как длительный гастроэнтерит обусловлен кишечной инфекцией: псевдомембранозный колит, дизентерия, паратиф, тиф, дисбактериоз.
Показана антимикробная терапия при вторичных инфекциях (сифилис, герпес, простатит хламидиозный) на фоне пищевого отравления.
Понос провоцирует обострение заболеваний желудочно-кишечного тракта (Крона, неспецифический язвенный колит). При данных нозологических формах назначаются следующие лекарства:
- Средства 5-аминосалициловой кислоты (меркаптопурин, месалазин, сульфасалазин);
- Глюкокортикоидные средства (будесонид, преднизолон);
- Цитостатики (метотрексат, азатиоприн);
- Блокаторы фактора некроза опухоли (инфликсимаб);
- Понос при ускорении роста гормонально-активных опухолей (карциноидный синдром, гастринома) лечится соматостатином-октреотидом (50-250 мг трижды за сутки), сочетанием интерферона с октреотидом.
Самое популярное лекарство от поноса – лоперамид по 3-4 мг трижды в сутки, кодеин – по 20-60 мг, холестирамин по 4 грамм трижды в сутки.
После рвоты рационально назначение обволакивающих препаратов (аттапульгит, смектит диоктаэдрический), сорбентов типа кремния диоксида, лигнина гидролизного по ложке 3 раза в сутки.
Кристаллоидные растворы применяются при выраженной дегидратации. При необходимости можно провести коррекцию водно-электролитного обмена путем вливания внутривенно 20 мл калия, аспарагината магния, кальция глюконата с раствором глюкозы.
Метоклопрамид применяется для устранения рвоты суточно по 10-20 мг. Из пробиотиков назначается линекс детям и подросткам старше 12 лет.
Панкреатические ферменты рационально пить при нарушении внешнесекреторной активной деятельности поджелудочной железы.
Лекарство при поносе и обезвоживании
Обезвоживание (дегидратация) у детей приводит к потере массы тела. Когда вес снижается на 7%, следует предполагать потерю 500 мл жидкости. Чтобы восполнить подобный недостаток нужно употребить около 1 литра жидкости.
При тяжелой дегидратации с шоком внутривенно вводится физиологический раствор. Рациональная регидратация в больших объемах сразу после возникновения отравления с поносом. Обязательна внутривенная регидратация при потере 10% жидкости.
При дополнительной рвоте следует увеличить введение воды. Физиологически при введении 1,5 литра физиологического раствора мочи должно выделяться не менее 0,5 миллилитров на килограмм веса в час. Если показатель не достигается, нужно предполагать нарушение работы почек.
Сохраняющаяся олигурия требует дополнительных лечебных мероприятий. Опасность осложнений при отравлении объясняется тромбозом сосудов почек.
Уровень потери жидкости определяется интенсивностью рвоты, обильностью испражнений. Потери микроэлементов с калом определяют объем циркулирующей крови.
Все патологические звенья усугубляют степень дегидратации, поэтому при лечении поноса нужно учитывать влияние всех патогенетических звеньев патологии. Первичный этап не обходится без пероральной регидратации. Процедура способствует восполнению дефицита электролитов и жидкости. Гастролит – это хорошее лекарство при отравлении пищей. Разработан европейским обществом питания и гастроэнтерологии. Может назначаться детям первого года жизни в дозировке по 50-100 лк/кг на протяжении 4-6 часов. Концентрация подбирается согласно степени дегидратации.
Гастролит полностью удовлетворяет педиатрическим требованиям. Назначается детям первого года.
Концентрация детям 3 года жизни: 50 мл на килограмм на протяжении первых 4 часов. Затем 10 мл на килограмм применяется после каждого эпизода .
После 3 лет: 500 мл в течение первых 4 часов для утоления жажды. После первого стула рекомендуется принять 100-200 мл гастролита.
Доза для взрослых: 500-1000 мл на каждые 200 мл стула. С целью профилактики дегидратации у детей до 3 лет рекомендуется 10 мл на килограмм веса. Гастролит – это хорошее лекарство при отравлении. Его использование одобрено европейскими врачами. На практике подтверждена высокая эффективность препарата при интоксикационном синдроме. На протяжении первых 6 часов после терапии, возникновении других тревожных симптомов требуется проведение медицинского обследования.
Лекарство при рвоте: как выбрать
Выбирать лекарство при рвоте следует, ориентируясь на основные варианты рефлекторного акта:
- Рвота центрального генеза (раздражение рвотного центра, поражение ЦНС);
- Рефлекторная рвота (ваготонии, заболевания почек, патология пищеварения) возникает при раздражении рецепторов органов;
- Гематогенно-токсическая обусловлена воздействием на рецепторы продолговатого мозга ядов, лекарств, токсинов, метаболитов.
Механизм возникновения рвоты
Анатомически существует 2 области, отвечающие за возникновение рвоты. Одна из них расположена в дистальном отделе ретикулярной формации продолговатого мозга. Стимуляция рвотного центра способствует возникновению рвоты. Центр не отвечает на гуморальные влияния. Он воспринимает афферентную импульсацию со стороны периферических тканей. Большую часть импульсов обеспечивает блуждающий нерв.
Вторая область хеморецепции локализована в дне 4 желудочка. Анатомически зона располагается снаружи от гематоэнцефалического барьера. Хеморецепторы богаты серотониновыми, опиоидными, допаминовыми рецепторами и содержат много сосудов с разветвленной сетью мелких капилляров. Патологическая область окружена обширными периваскулярными сосудами. Стимуляция области осуществляется гуморально через спинномозговую жидкость, кровь.
На рвотный рефлекс влияют также высокие центральные зоны. Исследования выявили активизацию рвоты при стимуляции таламуса, гипоталамуса, коры головного мозга. За активацию отдельных запахов, зрительных образов, вкусовых ощущений отвечают кортико бульбарные нейроны, активирующие рвотный центр.
Лечение рвоты для профилактики осложнений
Лечение рвоты направлено на устранение осложнений. Неукротимый рвотный рефлекс у детей устраняется препаратами центрального типа действия. Лекарство при отравлении пищей после оказания первой помощи направлено на коррекцию водно-электролитных нарушений. У небольшой части пациентов наблюдается хроническое кровотечение при обострении желудочно-кишечных заболеваний.
При терапии нельзя забывать процедуры для ликвидации тошноты, рвоты. Антигистаминные, противовоспалительные средства при рвотном рефлексе:
- Прометазина гидрохлорид;
- Дименгидринат.
При тошноте на фоне нарушения моторики кишечника рационально назначение антихолинергических лекарств (скополамин). Дериваты фенотиазина, галоперидол – лекарства от отравления с не тяжелыми рвотными проявлениями, тошнотой. Средства обладают побочным действием:
- Паркинсонизм;
- Снижение артериального давления (гипотензия);
- Успокаивающий эффект.
Метоклопрамид – селективный антагонист допамина, назначаемый при рвоте на фоне . Используется средство после интоксикации алкоголем, перед проведением химиотерапии при подозрении на опухолевые заболевания.
Более удачным лекарством считается цизаприд, который обладает периферическим противорвотным действием. Средство не лишено действия метоклопрамида, влияющего на центрального нервную систему.
После раковую рвоту устраняют дронабинол, ондансетрон. При комбинации азитромицина с вышеописанными препаратами устраняется парез желудка.
Препараты при токсикоинфекции у детей
При токсикоинфекции у детей применяются следующие категории лекарств:
- Кишечные антисептики (энтероседив, интетрикс, интестопан). Из современных антибиотиков у детей лучше применять нифуроксазид – производное нитрофуранов. Препарат действует внутри полости кишечника без уничтожения сапрофитных бактерий (бифидо-, лактобактерий). Эффективен в отношении патогенной, токсичной кишечной палочки, шигелл, сальмонелл, иерсиний, холерного вибриона. Представителем группы является фуразолидон. Клинические исследования доказали хорошее лечебное действие фуразолидона при паратифе, брюшном тифе, дизентерии.
- Антибактериальные препараты (пенициллины, бета-лактамазы, цефалоспорины, монобактамы, карбапенемы, аминогликозиды, синтетические сульфаниламиды).
У большинства пациентов кишечные интоксикации провоцируются грамотрицательными микробами. Перечислим лекарственные средства, уничтожающие данную группу бактерий:
- Сульфаниламиды;
- Нитрофураны;
- Фторхинолоны;
- Хинолоны;
- Полимиксины;
- Хлорамфеникол;
- Тетрациклины;
- Аминогликозиды;
- Карбапенемы;
- Монобактамы;
- Цефалоспорины;
- Аминопенициллины.
Современное мнение ученых, врачей изменило практические подходы к лечению кишечных токсикоинфекций. Неосложненные формы неспецифической инфекции не требуют назначения антибиотиков.
Практические исследования доказывают эффективность патогенетического лечения, при кишечных . Только при генерализованном сальмонеллезе нерациональное использование антибактериальных средств.
Лекарства от отравления группы хинолонов применяются при терапии кишечных инфекций. Постепенно они заменяют классические антибиотики. Выделяют 2 поколения хинолонов:
- Пипемидовая, оксолиновая, налидиксовая кислота – первое поколение;
- Ломефлоксацин, ципрофлоксацин, пефлоксацин, офлоксацин, норфлоксацин – второе поколение.
Детям часто при кишечных интоксикациях назначаются фторхинолоны. Данные лекарства от отравления обладают широким спектром действия против грамположительных бактерий, эшерихий, сальмонелл, шигелл. При применении фторхинолонов редко наблюдается дисбактериоз, поэтому средства типа ципрофлоксацина обладают высокой активностью с минимальным количеством побочных эффектов. При тяжелой степени интоксикации ципрофлоксацин назначается по 500 мг дважды за сутки. При тяжелом течении болезни лекарство вводится внутривенно капельно по 400 мг дважды за сутки.
- Поддержание физиологического давления;
- Нормализация объема циркулирующей крови;
- Поддержание дыхания;
- Коррекция осмотического давления.
При терапии нужно предотвратить грозные осложнения: гиповолемический, интоксионно-токсический шок, острая почечная недостаточность.
Грамотный подход к выбору лекарства от отравления избавляет пациентов от дисбактериоза и сильного обезвоживания.
Отравление лекарственными препаратами
При использовании фармацевтических средств нужно соблюдать осторожность, так как существует отравление лекарственными препаратами при превышении дозировки, длительности использования компонентов.
Основные виды лекарственных отравлений:
- Барбитуратами;
- Производными фенотиазина;
- Транквилизаторами;
- Антидепрессантами;
- Салицилатами;
- Противогистаминными;
- Клофелином.
Барбитураты угнетают передачу нервных импульсов, назначаются при рвоте, тошноте, поносе. Основные стадии отравления барбитуратами:
- Засыпания – легкая форма. Пациент спит, но его можно разбудить. Артериальное давление, дыхание, рефлексы физиологичны;
- Поверхностная кома характеризуется ослаблением зрачковых рефлексов, сохранением дыхания, давления;
- Кома – снижение сухожильных, зрачковых рефлексов. Давление снижается, дыхание становится реже. Патологические симптомы развиваются вследствие угнетения продолговатого центра головного мозга.
Интоксикация производными фенотиазина сопровождается сходной клинической картиной – угнетение дыхания, сосудистый коллапс.
На начальной стадии прослеживается вялость, апатия, головокружение. Последующие стадии характеризуются сухостью кожи, слизистых оболочек. На определенной стадии фиксируется расширение зрачков, угнетение дыхания, сердечные сокращения.
При тяжелой степени развивается угнетение нервной системы с признаками повышенного возбуждения, чрезмерного расслабления мускулатуры, головокружение, нарушение походки.
Ригидность мышц затылка, бледность кожи, гиперрефлексия, кривошея, мышечные судороги – типичные признаки отравления производными фенотиазина. Финальная стадия нозологии – кома с вероятностью летального исхода.
Отравление транквилизаторами характеризуется следующими признаками:
- Мышечное расслабление;
- Атаксия;
- Сонливость;
- Заторможенность;
- Спутанность сознания;
- Падение артериального давления;
- Сопор;
- Психомоторное возбуждение;
- Тяжелая тахикардия;
- Метаболический ацидоз.
Признаки отравления антидепрессантами возникают вследствие поражения центральной и периферической нервной системы с появлением тонических и клонических судорог, эпилепсии, опистотонуса. Приступы имеют вид судорог. На фоне отравления лекарствами развивается апноэ, одышка, цианоз. Симптомы угнетающего действия антидепрессантов на дыхательный центр постепенно нарастают.
Гипертермия с температурой 42-43 градуса Цельсия приводит к поражению сосудодвигательного и дыхательного центров. Адренолитическое действие сопровождается желудочковой и предсердной тахикардией.
Отравление салицилатами характеризуется проявлениями гипервентиляции, рвоты. Одновременно со стороны нервной системы развиваются следующие признаки:
- Судороги;
- Гиперрефлексия;
- Бессознательное состояние;
- Галлюцинации;
- Спутанность сознания;
- Вялость;
- Беспокойство;
- Ослабление слуха;
- Шум в ушах;
- Нарушение функции почек.
Отравление противогистаминными средствами
Отравление противогистаминными лекарствами сопровождается поражением функции центральной нервной системы, психомоторным возбуждением, сонливостью, вялостью, снижением мышечного тонуса.
На фоне патологических симптомов появляются мышечные подергивания, тонико-клонические судороги. Проявления опасны летальным исходом вследствие паралича дыхательного, сосудистого центров головного мозга.
Интоксикация клофелином сопровождается бледностью кожных покровов, снижением температуры кожи, мраморным рисунком, ослаблением частоты сердечных сокращений, падением артериального давления, метаболическим ацидозом, утратой сознания, снижением содержания калия.
Все вышеперечисленные лекарства при отравлении у детей не применяются из-за серьезных побочных эффектов. При необходимости назначения препаратов в детском возрасте требуется разрешение психиатров. Купить в аптеке транквилизаторы, антидепрессанты, нейролептики без рецепта врача практически невозможно. Большинство препаратов назначается психиатрическим пациентам с целью коррекции бреда, галлюцинаций, выраженного депрессивного синдрома.
Таким образом, лекарства при отравлении должны подбираться рационально с учетом патогенетических изменений в организме человека. Только после учета состояния здоровья можно подбирать схему лечения интоксикационного синдрома.
Летом проблема отравлений становится как никогда актуальной - жара создает благоприятные условия для размножения возбудителей заболевания. Какие же лекарства действительно помогают с минимальными последствиями выйти из неприятного состояния?
В основном кишечная инфекция развивается на фоне заражения вирусами: они несут ответственность за 70 % случаев инфекционной диареи у детей и почти 90 % - у взрослых.
Проникновение в организм возбудителей кишечной инфекции сопровождается выделением большого количества токсинов, которые и вызывают характерные симптомы. При этом воспаляется слизистая оболочка желудка и кишечника - развивается гастроэнтерит.
Однако, несмотря на порой мучительные проявления отравления, его возбудители обречены: все кишечные инфекции являются самоограниченными, т. е. бактерии или вирусы, их вызвавшие, погибают не потому, что на них воздействуют лекарствами, а потому что так задумано природой. В этом отношении почти любая кишечная инфекция сродни ОРВИ - лечи не лечи, а все равно выздоровеешь не раньше, чем достигнет конца своего развития возбудитель. И, к счастью, его век недолог: в течение 1–7 дней после манифестации заболевания, как правило, наступает выздоровление.
Мы привыкли глотать горсти таблеток по поводу и даже иногда без него. При отравлении в том числе. Но далеко не все препараты, которые мы считаем незаменимыми и жизненно необходимыми, действительно нужны. Вспомним всех поименно.
1. Регуляторы водно-электролитного баланса
Препараты этой группы возглавляют короткий перечень лекарств, действительно необходимых при отравлениях. К ним относятся комбинации декстрозы, калия и натрия хлорида, натрия цитрата (Регидрон, Тригидрон, Гидровит).
Диарея и рвота, основные спутники кишечной инфекции, способствуют потерям жидкости и нарушению кислотно-щелочного равновесия в организме. Это главная опасность отравления, которое при неадекватном восполнении образующегося дефицита приводит к обезвоживанию и нарушению электролитного баланса. Поэтому лечение прежде всего должно быть направлено на быстрое восстановление запасов.
Формула успеха проста: сколько жидкости вы потеряли с рвотой и диареей, столько должно поступить в организм с препаратами или, на крайний случай, с лечебной минеральной водой (разумеется, без газа). В случаях, когда прием регидрантов внутрь невозможен, необходимо внутривенное капельное введение жидкости, т. е. капельницы.
2. Антидиарейные препараты
Советская, да и постсоветская медицина зачастую направлена на ожесточенную борьбу с симптомами заболеваний, часто независимо от того, полезна ли для организма эта борьба. Температура? Жаропонижающие, несмотря на то что при этом снижается выработка интерферона и иммунный ответ. Диарея? Противодиарейные, невзирая на выведение с каловыми массами множества токсинов.
Современная тактика ведения больных с острыми кишечными инфекциями нацелена на сознательный подход к купированию симптомов:
- Если диарея не сопровождается обезвоживанием, ее гораздо полезнее перетерпеть, чем останавливать.
- Если проблема приобретает угрожающий характер и потерю жидкости невозможно восстановить с помощью лекарств, без антидиарейных препаратов все-таки не обойтись.
Классическим антидиарейным препаратом является лоперамид, замедляющий перистальтику кишечника и увеличивающий время прохождения кишечного содержимого. Кроме того, противодиарейное действие оказывает диоктаэдрический смектит.
3. Адсорбенты
Необходимость в приеме адсорбентов при кишечной инфекции не совсем однозначна. Теоретически адсорбенты (активированный уголь, пектин, диоктаэдрический смектит и др.) связывают токсины, предотвращая их присоединение к мембранам кишечника.
Однако, чтобы препараты работали, они должны поступить в организм прежде, чем токсины прикрепятся к слизистой оболочке, чего достигнуть на практике удается далеко не всегда. И даже если адсорбенты введены вовремя, они, увы, не предотвращают обезвоживание организма, хотя и уменьшают частоту стула.
4. Пробиотики
Применение препаратов, содержащих полезные бактерии, нацелено на восстановление микрофлоры кишечника. Исследования свидетельствуют, что они и в самом деле могут нормализовать ее состав. Однако из всего немалого ассортимента полноценную доказательную базу имеют лишь средства, содержащие Lactobacillus casei GG (входят в состав некоторых БАДов, например, Максилак, Йогулакт) или сахаромицеты Буларди Saccharomyces boulardii (Энтерол). Их назначение помогает снизить интенсивность диареи и улучшить состояние больных.
5. Антибактериальные
Препараты, проявляющие антибактериальный эффект, работают только в случае бактериальной инфекции. При отравлении, вызванном вирусами, они бесполезны, а ведь именно эти возбудители чаще всего и становятся причиной заболевания.
Отличить вирусную и бактериальную инфекцию иногда можно по клиническим проявлениям. Так, первая чаще сопровождается головной, мышечной болью, слабостью и усталостью, а для второй характерно появление крови в стуле. Но чаще всего четко дифференцировать два вида отравления практически невозможно.

Однако даже при инфицировании бактериями целесообразность в приеме антибактериальных средств сомнительна: ведь как мы уже говорили, спустя несколько дней после манифестации болезни наступает самовыздоровление.
Исключение составляют тяжелые инфекции, сопровождаемые высокой температурой, появлением крови в стуле, обезвоживанием, но в подобных ситуациях решение должен принимать доктор. Кстати, в таких случаях может понадобиться и госпитализация.
Таким образом, из длинного списка препаратов, которые мы считаем чуть ли не панацеей при отравлениях, можно ограничиться всего двумя-тремя, а то и вовсе одним лекарством - регидрантом. При этом эффект лечения будет тем же, что и при приме горстей таблеток, а вот побочных эффектов точно гораздо меньше. Какой путь предпочесть - выбирать вам, ведь в конце концов ваше здоровье в ваших руках.
Марина Поздеева
Фото istockphoto.com
Какие таблетки помогут от кишечной инфекции? К сожалению, кишечная инфекция не так проста, как это кажется на первый взгляд. И лечения она требует сложного, то есть комбинированного.
Возможно, когда-нибудь для лечения кишечной инфекции будет достаточно одной таблетки. Но сейчас - увы!
Это время еще не пришло, поэтому лечить кишечную инфекцию придется старым добрым комплексным набором препаратов.
Такие разные, и все заразные
Что же такое «кишечная инфекция»? Под этим словосочетанием скрывается несколько десятков различных болезней, вызываемых разнообразными возбудителями.
Ну, поскольку они все «инфекции», одно становится ясно сразу – они все заразные. Есть и еще один фактор, который объединяет все кишечные инфекции в одну связку – сходные симптомы.
Список симптомов острых кишечных инфекций следующий:
- тошнота;
- рвота;
- рези в животе;
- понос;
- высокая температура.
У детей заболеваемость кишечными инфекциями в два раза выше, чем у взрослых, да и протекают заболевания тяжелее в детском возрасте.
Какие продукты можно есть при кишечной инфекции? В первые два дня болезни лучше вообще ничего не есть. Рекомендуется только пить как можно больше.
На третий день можно есть рисовую кашу, сваренную на воде, без добавления масла. Положительное действие на кишечник окажут сушеные ягоды черники и черемухи.
Молочные продукты, сырые фрукты и овощи до полного выздоровления от кишечной инфекции есть нельзя!
Препараты экстренной помощи
Как же лечить эту инфекцию?
Тут есть несколько этапов:
- восстановление водно-солевого баланса организма;
- очищение кишечника от токсинов и ядов;
- восстановление популяции нормальной микрофлоры.
Чтобы не допустить смертоносного обезвоживания, нужно принимать препараты для восстановления водно-солевого баланса организма:
- Регидрон;
- Цитроглюкосолан;
- Гемодез;
- Альбумин и другие растворы.
При первых же признаках кишечной инфекции очень важно начать принимать препараты типа Регидрон или Цитроглюкосолан.
Эти препараты не только помогут восстановить потерянную жидкость, но и пополнят в организме запасы солей калия и натрия, которые вымываются из него вместе с водой.
Принимать растворы следует по несколько глотков, каждые 10 – 15 минут, чередуя с водой.
Если это делать не удается, то проводится инфузионная терапия в инфекционном отделении – коллоидные препараты Гемодез или Альбумин вводят внутривенно при помощи капельницы.
Чтобы справиться с ядами и токсинами, которые в огромном количестве производят «незваные гости», нужно пить сорбенты. Список этих препаратов довольно обширен.
При назначении сорбентов врач руководствуется индивидуальными особенностями организма, симптомами, возрастом больного:
- активированный уголь;
- Смекта;
- Энтеросгель;
- Полипефан;
- Карболонг и другие.
Все эти препараты безвредны, поэтому назначаются как взрослым, так и детям.
С задачей «восстановить погубленную микрофлору кишечника» превосходно справятся пробиотики в комплексе с пребиотиками.
Их можно пить и для профилактики кишечных инфекций:
- Линекс;
- Бифидумбактерин;
- Бификол;
- Лактобактерин;
- Полибактерин и другие.
Эти препараты содержат живые бифидо- и лактобактерии, которые нормализуют деятельность кишечника, способствуют укреплению иммунитета, улучшают обмен веществ.
Выпускаются в разных формах, некоторые и в форме таблеток. Применять их вместе с антибиотиками нельзя!
Это обязательные этапы лечения всех без исключения кишечных инфекций, но есть еще и другие, не для всех инфекций.
Для лечения разных видов инфекций
Терапия антибиотиками у взрослых больных проводится только при тяжелых бактериальных инфекциях, таких как дизентерия, брюшной тиф, холера.
Список наиболее популярных для лечения КИ антибиотиков:
- Цефабол;
- Клафоран;
- Цефтриаксон;
- Левомецитин;
- Гентамицин;
- Доксициклин и другие.
Антибиотики в таблетках назначаются только детям старше 8 лет и взрослым и только после утихания рвоты. Детям младшего возраста препараты вводят внутримышечно.
Противопоказания к применению: наличие серьезных заболеваний почек, печени; беременность. Назначать антибиотики должен врач!
Часто назначаются:
- Гельминтокс;
- Пирантел;
- Вермокс;
- Немозол;
- Декарис и другие.
Противовирусные препараты могут назначаться при тех видах кишечной инфекции, которые вызываются вирусами:
- Арбидол;
- Ингавирин;
- Циклоферон и другие.
Но, как показывает практика, в разгаре болезни толку от них мало, поэтому лучше эти препараты пить для профилактики во время эпидемий желудочного гриппа – именно так в народе окрестили кишечные инфекции, причиной которых являются вирусы.
Средства для снятия симптомов
В некоторых случаях при любых видах возбудителей могут также назначаться:
- жаропонижающие;
- противорвотные;
- противодиарейные средства.
Последние препараты назначаются строго по-симптомно.
Жаропонижающие принимают при температуре 38 градусов и выше, которая долго держится и не проходит самостоятельно.
Температуру ниже 38 градусов Цельсия ни у взрослых, ни у детей, рекомендуется не сбивать, дабы не мешать самому организму бороться с инфекцией. Исключение из этого правила – развитие судорожного синдрома.
Наиболее популярные жаропонижающие:
- Парацетамол;
- Ибупрофен;
- комбинированные препараты.
Противорвотные препараты назначают при непрекращающейся рвоте, представляющей угрозу обезвоживанием организма.
Противорвотные назначаются, как правило, для взрослых, детям рекомендуют пить антигистаминные препараты.
Список противорвотных лекарств:
- Метоклопрамид;
- Аминазин;
- Дипразин и другие средства.
Если позывы на рвоту не так часты и позволяют усвоиться нескольким глоткам воды, то противорвотные принимать не стоит, так как рвота и диарея – это естественные для организма пути извержения чужеродных токсинов.
Противодиарейные средства назначаются в том случае, когда человек в буквальном смысле с унитаза не встает, что тоже грозит обезвоживанием.
Если понос не столь изнуряющий, то эти средства не назначаются по той же причине, что и противорвотные.
Противодиарейные препараты назначаются при наличии у больного проблем с работой сердца.
Как правило, это:
- Соматостатин;
- Индометацин;
- Тримебутин;
- Энтерофурил;
- Сульгин;
- Имодиум;
- Рифаксимин;
- Лоперамид и другие.
Эти средства тормозят перистальтику кишечника, благодаря чему его работа частично восстанавливается. Количество испражнений уменьшается, боль в области живота стихает.
Препараты выпускаются в разных формах, в том числе в таблетках и капсулах. Соматостатин – гормональный препарат.
Берегите свое здоровье, лечитесь грамотно! Неправильное диагностирование и лечение могут привести к проблемам куда более страшным, чем обычный желудочный грипп.
Доверьте свое здоровье профессиональному врачу-инфекционисту или гастроэнтерологу. Будьте здоровы!



















