Блокаторы ангиотензиновых рецепторов второго типа. БАР – недостаточно изученные, но эффективные гипотензивные препараты
Препараты подгрупп исключены . Включить
Описание
Антагонисты рецепторов ангиотензина II, или блокаторы АТ 1 -рецепторов — одна из новых групп антигипертензивных средств. Она объединяет лекарственные средства, модулирующие функционирование ренин-ангиотензин-альдостероновой системы (РААС ) посредством взаимодействия с ангиотензиновыми рецепторами.
РААС играет важную роль в регуляции АД , патогенезе артериальной гипертензии и хронической сердечной недостаточности (ХСН ) , а также ряда других заболеваний. Ангиотензины (от angio — сосудистый и tensio — напряжение) — пептиды, образующиеся в организме из ангиотензиногена, представляющего собой гликопротеид (альфа 2 -глобулин) плазмы крови, синтезирующийся в печени. Под воздействием ренина (фермент, образующийся в юкстагломерулярном аппарате почек) полипептид ангиотензиноген, не обладающий прессорной активностью, гидролизуется, образуя ангиотензин I — биологически неактивный декапептид, легко подвергающийся дальнейшим преобразованиям. Под действием ангиотензинпревращающего фермента (АПФ ) , образующегося в легких, ангиотензин I превращается в октапептид — ангиотензин II, являющийся высокоактивным эндогенным прессорным соединением.
Ангиотензин II — основной эффекторный пептид РААС . Он оказывает сильное сосудосуживающее действие, повышает ОПСС , вызывает быстрое повышение АД . Кроме того, он стимулирует секрецию альдостерона, а в больших концентрациях — увеличивает секрецию антидиуретического гормона (повышение реабсорбции натрия и воды, гиперволемия) и вызывает симпатическую активацию. Все эти эффекты способствуют развитию гипертензии.
Ангиотензин II быстро метаболизируется (период полураспада — 12 мин) при участии аминопептидазы А с образованием ангиотензина III и далее под влиянием аминопептидазы N — ангиотензина IV, обладающих биологической активностью. Ангиотензин III стимулирует выработку альдостерона надпочечниками, обладает положительной инотропной активностью. Ангиотензин IV, предположительно, участвует в регуляции гемостаза.
Известно, что помимо РААС системного кровотока, активация которой приводит к краткосрочным эффектам (в т.ч. таким как вазоконстрикция, повышение АД , секреция альдостерона), имеются локальные (тканевые) РААС в различных органах и тканях, в т.ч. в сердце, почках, мозге, кровеносных сосудах. Повышенная активность тканевых РААС обусловливает долговременные эффекты ангиотензина II, которые проявляются структурно-функциональными изменениями в органах-мишенях и приводят к развитию таких патологических процессов, как гипертрофия миокарда, миофиброз, атеросклеротическое поражение сосудов мозга, поражение почек и др.
В настоящее время показано, что у человека, помимо АПФ-зависимого пути преобразования ангиотензина I в ангиотензин II, существуют альтернативные пути — с участием химаз, катепсина G, тонина и др. сериновых протеаз. Химазы, или химотрипсиноподобные протеазы, представляют собой гликопротеины с молекулярной массой около 30000. Химазы имеют высокую специфичность по отношению к ангиотензину I. В разных органах и тканях преобладает либо АПФ-зависимый, либо альтернативные пути образования ангиотензина II. Так, в ткани миокарда человека обнаружена кардиальная серинпротеаза, ее ДНК и мРНК. При этом наибольшее количество этого фермента содержится в миокарде левого желудочка, где на долю химазного пути приходится более 80%. Химазозависимое образование ангиотензина II превалирует в миокардиальном интерстиции, адвентиции и медии сосудов, тогда как АПФ-зависимое — в плазме крови.
Ангиотензин II может формироваться и непосредственно из ангиотензиногена путем реакций, катализируемых тканевым активатором плазминогена, тонином, катепсином G и др.
Полагают, что активация альтернативных путей образования ангиотензина II играет большую роль в процессах сердечно-сосудистого ремоделирования.
Физиологические эффекты ангиотензина II, как и других биологически активных ангиотензинов, реализуются на клеточном уровне через специфические ангиотензиновые рецепторы.
К настоящему времени установлено существование нескольких подтипов ангиотензиновых рецепторов: АТ 1 , АТ 2 , АТ 3 и АТ 4 и др.
У человека идентифицированы и наиболее полно изучены два подтипа мембраносвязанных, сопряженных с G-белком рецепторов ангиотензина II — подтипы АТ 1 и АТ 2 .
АТ 1 -рецепторы локализуются в различных органах и тканях, преимущественно в гладкой мускулатуре сосудов, сердце, печени, коре надпочечников, почках, легких, в некоторых областях мозга.
Большинство физиологических эффектов ангиотензина II, включая и неблагоприятные, опосредуется АТ 1 -рецепторами:
Артериальная вазоконстрикция, в т.ч. вазоконстрикция артериол почечных клубочков (особенно выносящих), повышение гидравлического давления в почечных клубочках,
Усиление реабсорбции натрия в проксимальных почечных канальцах,
Секреция альдостерона корой надпочечников,
Секреция вазопрессина, эндотелина−1,
Высвобождение ренина,
Усиление высвобождения норадреналина из симпатических нервных окончаний, активация симпатико-адреналовой системы,
Пролиферация гладкомышечных клеток сосудов, гиперплазия интимы, гипертрофия кардиомиоцитов, стимуляция процессов ремоделирования сосудов и сердца.
При артериальной гипертензии на фоне чрезмерной активации РААС опосредуемые АТ 1 -рецепторами эффекты ангиотензина II прямо или косвенно способствуют повышению АД . Кроме того, стимуляция этих рецепторов сопровождается повреждающим действием ангиотензина II на сердечно-сосудистую систему, включая развитие гипертрофии миокарда, утолщение стенок артерий и др.
Эффекты ангиотензина II, опосредуемые АТ 2 -рецепторами, были обнаружены лишь в последние годы.
Большое количество АТ 2 -рецепторов обнаружено в тканях плода (в т.ч. и в мозге). В постнатальном периоде количество АТ 2 -рецепторов в тканях человека уменьшается. Экспериментальные исследования, в частности у мышей, у которых был разрушен ген, кодирующий АТ 2 -рецепторы, позволяют предположить их участие в процессах роста и созревания, включая пролиферацию и дифференцировку клеток, развитие эмбриональных тканей, а также формирование исследовательского поведения.
АТ 2 -рецепторы найдены в сердце, сосудах, надпочечниках, почках, некоторых областях мозга, репродуктивных органах, в т.ч. в матке, атрезированных фолликулах яичников, а также в ранах кожи. Показано, что количество АТ 2 -рецепторов может увеличиваться при повреждении тканей (в т.ч. сосудов), инфаркте миокарда, сердечной недостаточности. Предполагают, что эти рецепторы могут быть вовлечены в процессы регенерации тканей и программированной гибели клеток (апоптоз).
Исследования последних лет показывают, что кардиоваскулярные эффекты ангиотензина II, опосредованные АТ 2 -рецепторами, противоположны эффектам, обусловленным возбуждением АТ 1 -рецепторов, и являются относительно слабо выраженными. Стимуляция АТ 2 -рецепторов сопровождается вазодилатацией, ингибированием клеточного роста, в т.ч. подавлением пролиферации клеток (эндотелиальных и гладкомышечных клеток сосудистой стенки, фибробластов и др.), торможением гипертрофии кардиомиоцитов.
Физиологическая роль рецепторов ангиотензина II второго типа (АТ 2) у человека и их связь с кардиоваскулярным гомеостазом в настоящее время до конца не выяснены.
Синтезированы высокоселективные антагонисты АТ 2 -рецепторов (CGP 42112А, PD 123177, PD 123319), которые используются в экспериментальных исследованиях РААС .
Другие ангиотензиновые рецепторы и их роль в организме человека и животных мало изучены.
Из клеточной культуры мезангия крыс выделены подтипы АТ 1 -рецепторов — АТ 1а и АТ 1b , различающиеся аффинностью к пептидным агонистам ангиотензина II (у человека эти подтипы не обнаружены). Из плаценты крыс выделен АТ 1с -подтип рецепторов, физиологическая роль которого пока не ясна.
АТ 3 -рецепторы, обладающие сродством к ангиотензину II, обнаружены на мембранах нейронов, функция их неизвестна. АТ 4 -рецепторы найдены на эндотелиальных клетках. Взаимодействуя с этими рецепторами, ангиотензин IV стимулирует высвобождение из эндотелия ингибитора активатора плазминогена 1-го типа. АТ 4 -рецепторы обнаружены также на мембранах нейронов, в т.ч. в гипоталамусе, предположительно, в мозге они опосредуют познавательные функции. Тропностью к АТ 4 -рецепторам обладает, кроме ангиотензина IV, также ангиотензин III.
Многолетние исследования РААС не только выявили важное значение этой системы в регуляции гомеостаза, в развитии сердечно-сосудистой патологии, влиянии на функции органов-мишеней, среди которых наиболее важными являются сердце, кровеносные сосуды, почки и мозг, но и привели к созданию лекарственных средств, целенаправленно действующих на отдельные звенья РААС .
Научной основой создания лекарственных средств, действующих путем блокады ангиотензиновых рецепторов, явилось изучение ингибиторов ангиотензина II. Экспериментальные исследования показывают, что антагонистами ангиотензина II, способными блокировать его образование или действие и понизить таким образом активность РААС , являются ингибиторы образования ангиотензиногена, ингибиторы синтеза ренина, ингибиторы образования или активности АПФ , антитела, антагонисты ангиотензиновых рецепторов, в том числе синтетические непептидные соединения, специфически блокирующие АТ 1 -рецепторы, и др.
Первым блокатором рецепторов ангиотензина II, внедренным в терапевтическую практику в 1971 г., был саралазин — пептидное соединение, близкое по структуре к ангиотензину II. Саралазин блокировал прессорное действие ангиотензина II и понижал тонус периферических сосудов, уменьшал содержание альдостерона в плазме, понижал АД . Однако к середине 70-х годов опыт применения саралазина показал, что он обладает свойствами частичного агониста и в ряде случаев дает плохо прогнозируемый эффект (в виде чрезмерной гипотензии или гипертензии). При этом хороший гипотензивный эффект проявлялся при состояниях, сопряженных с высоким уровнем ренина, тогда как на фоне низкого уровня ангиотензина II или при быстрой инъекции АД повышалось. В связи с наличием агонистических свойств, а также ввиду сложности синтеза и необходимости парентерального введения широкого практического применения саралазин не получил.
В начале 90-х годов был синтезирован первый непептидный селективный антагонист АТ 1 -рецепторов, эффективный при приеме внутрь — лозартан, получивший практическое применение в качестве антигипертензивного средства.
В настоящее время в мировой лечебной практике применяются или проходят клинические испытания несколько синтетических непептидных селективных АТ 1 -блокаторов — валсартан, ирбесартан, кандесартан, лозартан, телмисартан, эпросартан, олмесартана медоксомил, азилсартана медоксомил, золарсартан, тазосартан (золарсартан и тазосартан пока не зарегистрированы в России).
Существует несколько классификаций антагонистов рецепторов ангиотензина II: по химической структуре, фармакокинетическим особенностям, механизму связывания с рецепторами и др.
По химической структуре непептидные блокаторы АТ 1 -рецепторов можно разделить на 3 основные группы:
Бифениловые производные тетразола: лозартан, ирбесартан, кандесартан, валсартан, тазосартан;
Бифениловые нететразоловые соединения — телмисартан;
Небифениловые нететразоловые соединения — эпросартан.
По наличию фармакологической активности блокаторы АТ 1 -рецепторов делят на активные лекарственные формы и пролекарства. Так, валсартан, ирбесартан, телмисартан, эпросартан сами обладают фармакологической активностью, тогда как кандесартана цилексетил становится активным лишь после метаболических превращений в печени.
Кроме того, АТ 1 -блокаторы различаются в зависимости от наличия или отсутствия у них активных метаболитов. Активные метаболиты имеются у лозартана и тазосартана. Например, активный метаболит лозартана — EXP−3174 оказывает более сильное и длительное действие, чем лозартан (по фармакологической активности EXP−3174 превосходит лозартан в 10-40 раз).
По механизму связывания с рецепторами блокаторы АТ 1 -рецепторов (а также их активные метаболиты) делят на конкурентные и неконкурентные антагонисты ангиотензина II. Так, лозартан и эпросартан обратимо связываются с АТ 1 -рецепторами и являются конкурентыми антагонистами (т.е. при определенных условиях, например, при повышении уровня ангиотензина II в ответ на уменьшение ОЦК , могут вытесняться из мест связывания), тогда как валсартан, ирбесартан, кандесартан, телмисартан, а также активный метаболит лозартана EXP−3174 действуют как неконкурентные антагонисты и связываются с рецепторами необратимо.
Фармакологическое действие средств этой группы обусловлено устранением сердечно-сосудистых эффектов ангиотензина II, в т.ч. вазопрессорного.
Полагают, что антигипертензивное действие и другие фармакологические эффекты антагонистов рецепторов ангиотензина II реализуются несколькими путями (один прямой и несколько опосредованных).
Основной механизм действия лекарственных средств этой группы связан с блокадой АТ 1 -рецепторов. Все они являются высокоселективными антагонистами АТ 1 -рецепторов. Показано, что их аффинность к АТ 1 - превышает таковую к АТ 2 -рецепторам в тысячи раз: для лозартана и эпросартана более чем в 1 тыс. раз, телмисартана — более 3 тыс., ирбесартана — 8,5 тыс., активного метаболита лозартана EXP−3174 и кандесартана — 10 тыс., олмесартана - в 12,5 тыс., валсартана — в 20 тыс. раз.
Блокада АТ 1 -рецепторов препятствует развитию эффектов ангиотензина II, опосредуемых этими рецепторами, что предотвращает неблагоприятное влияние ангиотензина II на сосудистый тонус и сопровождается снижением повышенного АД . Длительный прием этих лекарственных средств приводит к ослаблению пролиферативных эффектов ангиотензина II в отношении гладкомышечных клеток сосудов, мезангиальных клеток, фибробластов, уменьшению гипертрофии кардиомиоцитов и др.
Известно, что АТ 1 -рецепторы клеток юкстагломерулярного аппарата почек вовлечены в процесс регуляции высвобождения ренина (по принципу отрицательной обратной связи). Блокада АТ 1 -рецепторов вызывает компенсаторное увеличение активности ренина, повышение продукции ангиотензина I, ангиотензина II и др.
В условиях повышенного содержания ангиотензина II на фоне блокады АТ 1 -рецепторов проявляются защитные свойства этого пептида, реализующиеся посредством стимуляции АТ 2 -рецепторов и выражающиеся в вазодилатации, замедлении пролиферативных процессов и др.
Кроме того, на фоне повышенного уровня ангиотензинов I и II происходит образование ангиотензина-(1-7). Ангиотензин-(1-7) образуется из ангиотензина I под действием нейтральной эндопептидазы и из ангиотензина II под действием пролиловой эндопептидазы и является еще одним эффекторным пептидом РААС , оказывающим вазодилатирующее и натрийуретическое действие. Эффекты ангиотензина-(1-7) опосредованы через так называемые, не идентифицированные пока, АТ x рецепторы.
Недавние исследования дисфункции эндотелия при артериальной гипертензии позволяют предположить, что кардиоваскулярные эффекты блокаторов ангиотензиновых рецепторов могут быть также связаны с модуляцией эндотелия и влиянием на продукцию оксида азота (NO). Полученные экспериментальные данные и результаты отдельных клинических исследований достаточно противоречивы. Возможно, на фоне блокады АТ 1 -рецепторов, увеличивается эндотелийзависимый синтез и высвобождение оксида азота, что способствует вазодилатации, уменьшению агрегации тромбоцитов и снижению пролиферации клеток.
Таким образом, специфическая блокада АТ 1 -рецепторов позволяет обеспечить выраженный антигипертензивный и органопротективный эффект. На фоне блокады АТ 1 -рецепторов тормозится неблагоприятное воздействие ангиотензина II (и ангиотензина III, обладающего сродством к рецепторам ангиотензина II) на сердечно-сосудистую систему и, предположительно, проявляется его защитное действие (путем стимуляции АТ 2 -рецепторов), а также развивается действие ангиотензина-(1-7) путем стимуляции АТ x -рецепторов. Все эти эффекты способствуют вазодилатации и ослаблению пролиферативного действия ангиотензина II в отношении клеток сосудов и сердца.
Антагонисты АТ 1 -рецепторов могут проникать через гематоэнцефалический барьер и тормозить активность медиаторных процессов в симпатической нервной системе. Блокируя пресинаптические АТ 1 -рецепторы симпатических нейронов в ЦНС , они угнетают высвобождение норадреналина и уменьшают стимуляцию адренорецепторов гладкой мускулатуры сосудов, что приводит к вазодилатации. Экспериментальные исследования показывают, что этот дополнительный механизм вазодилатирующего действия более характерен для эпросартана. Данные о действии лозартана, ирбесартана, валсартана и др. на симпатическую нервную систему (которое проявлялось при дозах, превышающих терапевтические) весьма противоречивы.
Все блокаторы рецепторов АТ 1 действуют постепенно, антигипертензивный эффект развивается плавно, в течение нескольких часов после приема однократной дозы, и продолжается до 24 ч. При регулярном применении выраженный терапевтический эффект обычно достигается через 2-4 нед (до 6 нед) лечения.
Особенности фармакокинетики средств этой группы делают удобным их применение пациентами. Эти лекарственные средства можно принимать вне зависимости от приема пищи. Однократного приема достаточно, чтобы обеспечить хороший гипотензивный эффект в течение суток. Они одинаково эффективны у больных разного пола и возраста, включая пациентов старше 65 лет.
Клинические исследования показывают, что все блокаторы ангиотензиновых рецепторов обладают высоким антигипертензивным и выраженным органопротективным эффектом, хорошей переносимостью. Это позволяет использовать их, наряду с другими гипотензивными средствами, для лечения больных с сердечно-сосудистой патологией.
Основным показанием для клинического применения блокаторов рецепторов ангиотензина II является лечение артериальной гипертензии различной степени выраженности. Возможна монотерапия (при мягкой артериальной гипертензии) или в комбинации с другими гипотензивными средствами (при умеренной и тяжелой формах).
В настоящее время по рекомендациям ВОЗ/МОГ (Международного общества по гипертензии) предпочтение отдается комбинированной терапии. Наиболее рациональной для антагонистов рецепторов ангиотензина II является их комбинация с тиазидными диуретиками. Добавление диуретика в низких дозах (например, 12,5 мг гидрохлоротиазида) позволяет повысить эффективность терапии, что подтверждается результатами рандомизированных мультицентровых исследований. Созданы препараты, в состав которых входит эта комбинация — Гизаар (лозартан + гидрохлоротиазид), Ко-диован (валсартан + гидрохлоротиазид), Коапровель (ирбесартан + гидрохлоротиазид), Атаканд Плюс (кандесартан + гидрохлоротиазид), Микардис Плюс (телмисартан + гидрохлоротиазид) и др.
В ряде многоцентровых исследований (ELITE, ELITE II, Val-HeFT и др.) показана эффективность применения некоторых антагонистов АТ 1 -рецепторов при ХСН . Результаты этих исследований неоднозначны, но в целом они свидетельствуют о высокой эффективности и лучшей (по сравнению с ингибиторами АПФ) переносимости.
Результаты экспериментальных, а также клинических исследований свидетельствуют, что блокаторы рецепторов АТ 1 -подтипа не только предотвращают процессы сердечно-сосудистого ремоделирования, но и вызывают обратное развитие гипертрофии левого желудочка (ГЛЖ). В частности показано, что при длительной терапии лозартаном у больных отмечалась тенденция к уменьшению размеров левого желудочка в систолу и диастолу, повышение сократимости миокарда. Регрессия ГЛЖ была отмечена при длительном применении валсартана и эпросартана у больных артериальной гипертензией. У некоторых блокаторов рецепторов подтипа АТ 1 обнаружена способность улучшать почечную функцию, в т.ч. при диабетической нефропатии, а также показатели центральной гемодинамики при ХСН . Пока клинические наблюдения, касающиеся влияния этих средств на органы-мишени немногочисленны, но исследования в этой области активно продолжаются.
Противопоказаниями к применению блокаторов ангиотензиновых АТ 1 -рецепторов являются индивидуальная гиперчувствительность, беременность, кормление грудью.
Данные, полученные в экспериментах на животных, свидетельствуют, что средства, оказывающие прямое действие на РААС , могут вызывать повреждения у плода, смерть плода и новорожденного. Особенно опасно воздействие на плод во II и III триместрах беременности, т.к. возможно развитие гипотензии, гипоплазии черепа, анурии, почечной недостаточности и летального исхода у плода. Прямые указания на развитие подобных дефектов при приеме блокаторов АТ 1 -рецепторов отсутствуют, однако средства этой группы не следует применять в период беременности, а при выявлении беременности в период лечения их прием необходимо прекратить.
Отсутствуют сведения о способности блокаторов АТ 1 -рецепторов проникать в грудное молоко женщин. Однако в экспериментах на животных установлено, что они проникают в молоко лактирующих крыс (в молоке крыс обнаруживаются значительные концентрации не только самих веществ, но и их активных метаболитов). В связи с этим блокаторы АТ 1 -рецепторов не применяют у кормящих женщин, а в случае необходимости терапии для матери прекращают кормление грудью.
Следует воздерживаться от использования этих лекарственных средств в педиатрической практике, поскольку безопасность и эффективность их применения у детей не определены.
Для терапии антагонистами АТ 1 ангиотензиновых рецепторов существует ряд ограничений. Осторожность следует проявлять у больных с пониженным ОЦК и/или гипонатриемией (при лечении диуретиками, ограничении поступления соли с диетой, диарее, рвоте), а также у пациентов, находящихся на гемодиализе, т.к. возможно развитие симптоматической гипотензии. Оценка соотношения риск/польза необходима у больных с реноваскулярной гипертензией, обусловленной двусторонним стенозом почечных артерий или стенозом почечной артерии единственной почки, т.к. чрезмерное угнетение РААС в этих случаях повышает риск развития тяжелой гипотензии и почечной недостаточности. С осторожностью следует применять при аортальном или митральном стенозе, обструктивной гипертрофической кардиомиопатии. На фоне нарушения функции почек необходим мониторинг уровней калия и креатинина сыворотки. Не рекомендуется применять пациентам с первичным гиперальдостеронизмом, т.к. в этом случае лекарственные средства, угнетающие РААС , неэффективны. Отсутствуют достаточные данные о применении у больных с тяжелыми заболеваниями печени (например, при циррозе).
Побочные эффекты при приеме антагонистов рецепторов ангиотензина II, о которых до сих пор сообщалось, обычно мало выражены, носят преходящий характер и редко являются основанием для отмены терапии. Суммарная частота побочных эффектов сравнима с плацебо, что подтверждается результатами плацебо-контролируемых исследований. Наиболее частыми неблагоприятными эффектами являются головная боль, головокружение, общая слабость и др. Антагонисты ангиотензиновых рецепторов не оказывают прямого влияния на метаболизм брадикинина, субстанции Р, других пептидов и вследствие этого не вызывают сухого кашля, нередко появляющегося при лечении ингибиторами АПФ .
При приеме лекарственных средств этой группы отсутствует эффект гипотензии первой дозы, встречающийся при приеме ингибиторов АПФ , а внезапная отмена не сопровождается развитием рикошетной гипертензии.
Результаты мультицентровых плацебо-контролируемых исследований показывают высокую эффективность и хорошую переносимость антагонистов АТ 1 -рецепторов ангиотензина II. Однако пока их использование ограничивается отсутствием данных об отдаленных последствиях применения. По мнению экспертов ВОЗ/МОГ, их применение для лечения артериальной гипертензии целесообразно при непереносимости ингибиторов АПФ , в частности, в случае указания на кашель в анамнезе, вызываемый ингибиторами АПФ .
В настоящее время продолжаются многочисленные клинические исследования, в т.ч. и мультицентровые, посвященные изучению эффективности и безопасности применения антагонистов рецепторов ангиотензина II, их влияния на смертность, продолжительность и качество жизни больных и сравнению с гипотензивными и др. средствами при лечении артериальной гипертензии, хронической сердечной недостаточности, атеросклероза и др.
Препараты
Препаратов - 4133 ; Торговых названий - 84 ; Действующих веществ - 9
| Действующее вещество | Торговые названия |
| Информация отсутствует | |
| |
|
| |
|
Ангиотензин (АТ) - это гормон из рода олигопептидов, который отвечает за сужение сосудов и подъем АД в организме. Вещество является частью ренин-ангиотензиновой системы, регулирующей вазоконстрикцию. Кроме того, олигопептид активирует синтез альдостерона - гормона надпочечников. Альдостерон также способствует повышению давления. Прекурсором ангиотензина считается белок ангиотензиноген, вырабатываемый печенью.
Ангиотензин был выделен как самостоятельное вещество и синтезирован в 30-х годах прошлого столетия в Аргентине и Швейцарии.
Коротко об ангиотензиногене
Ангиотензиноген является ярким представителем класса глобулинов и имеет в своем составе более чем 450 аминокислот. Белок вырабатывается и высвобождается в кровь и лимфу постоянно. Его уровень в течение дня может меняться.

Повышение концентрации глобулина происходит под действием глюкокортикоидов, эстрогена и тиреодных гормонов. Этим объясняется стойкое повышение АД при использовании оральных контрацептивов на основе эстрогенов.
Если давление крови понижается, и содержание Na+ резко падает, происходит рост уровня ренина и скорость выработки ангиотензиногена значительно возрастает.
Количество этого вещества в плазме здорового человека составляет примерно один ммоль/л. При развитии гипертонии ангиотензиноген в крови повышается. При этом наблюдаются периоды рениновой активности, что выражается концентрацией ангиотензина 1 (АТ 1).
Под влиянием ренина, синтезируемого в почках, из ангиотензиногена образуется АТ 1. Элемент биологически неактивен, его единственное предназначение - быть прекурсором АТ 2, который формируется в процессе отщепления двух последних атомов с C-конца молекулы неактивного гормона.

Именно ангиотензин 2 является главным гормоном РААС (ренин-ангиотензин-альдостероновой системы). Он обладает выраженной сосудосуживающей активностью, задерживает в организме соль и воду, повышает ОПСС и АД.
Можно условно выделить два главных эффекта, которые ангиотензин II оказывает на больного:
- Пролиферативный. Проявляется увеличением объёма и массы кардиомиоцитов, соединительной ткани организма, клеток артериол, что вызывает уменьшение свободного просвета. Происходит неконтролируемое разрастание внутренней слизистой оболочки почки, увеличение количества мезангиальных клеток.
- Гемодинамический. Эффект проявляется в быстром повышении АД и системной вазоконстрикции. Сужение диаметра кровеносных сосудов происходит на уровне почечных артериол, в результате чего увеличивается давление крови в капиллярах.
Под воздействием ангиотензина II повышается уровень альдостерона, который задерживает в организме натрий и выводит калий, что провоцирует хроническую гипокалиемию. На фоне этого процесса снижается активность мышц, формируется стойкая гипертония.
Количество АТ 2 в плазме возрастает при следующих недомоганиях:
- рак почки, выделяющий ренин;
- нефротический синдром;
- почечная гипертония.

Уровень активного ангиотензина может быть и снижен. Это происходит при развитии таких заболеваний:
- острая почечная недостаточность;
- синдром Кона.
К снижению концентрации гормона может привести удаление почки.
Ангиотензин III и IV
В конце 70-х прошлого столетия был синтезирован ангиотензин 3. Гормон образуется при дальнейшем расщеплении эффекторного пептида до 7 аминокислот.
Ангиотензин III обладает меньшим сосудосуживающим эффектом, чем АТ 2, но при этом более активен в отношении альдостерона. Поднимает среднее АД.
Под действием ферментов аминопептидазы АТ III расщепляется до 6 аминокислот и образует ангиотензин IV. Он менее активен, чем АТ III и участвует в процессе гемостаза.

Основная функция активного олигопептида заключается в поддержке постоянного объема крови в организме. Ангиотензин влияет на процесс посредством АТ-рецепторов. Они бывают разных видов: АТ1-, АТ2-, АТ3-, АТ4-рецепторы и другие. Эффекты ангиотензина зависят от его взаимодействия с этими белками.
Наиболее близки по своему строению АТ 2 и АТ1-рецепторы, поэтому активный гормон в первую очередь соединяется с АТ1-рецепторами. В результате этой связи поднимается АД.
Если при высокой активности АТ 2 свободных АТ1-рецепторов нет, олигопептид соединяется с АТ 2-рецепторами. к которым менее предрасположен. В итоге запускаются антагонистические процессы, и АД понижается.
Ангиотензин II может влиять на организм как за счет непосредственного действия на клетки артериол, так и косвенного - через центральную или симпатическую нервную систему, гипоталамус и надпочечники. Его воздействие распространяется на концевые артерии, капилляры и венулы по всему организму.

Сердечно-сосудистая система
АТ 2 оказывает направленное вазоконстрикторное действие. Кроме сосудосуживающего эффекта, ангиотензин ii меняет силу сокращения сердца. Работая через ЦНС, гормон сдвигает симпатическую и парасимпатическую активность.
Влияние АТ 2 на организм в целом и сердечно-сосудистую систему в частности может быть преходящим или длительным.
Кратковременный эффект выражается вазоконстрикцией и стимуляцией выработки альдостерона. Продолжительное воздействие определяется тканевым АТ2, образующимся в эндотелии сосудистых областей сердечной мышцы.
Активный пептид провоцирует увеличение объёма и массы миокарда и нарушает метаболизм. Кроме того, он поднимает сопротивление в артериях, что провоцирует растяжение сосудов.
В результате воздействие ангиотензина II на сердечно-сосудистую систему развивается гипертрофия левого желудочка миокарда и стенок артерий, внутриклубочковая гипертензия.
ЦНС и головной мозг
АТ 2 оказывает опосредственное влияние на нервную систему и головной мозг через гипофиз и гипоталамус. Олигопептид стимулирует выработку АКТГ в передней части гипофиза и активирует синтез вазопрессина гипоталамусом.
Адиуретин, в свою очередь, оказывает яркое антидиуретическое действие, которое порождает:
- Задержку воды в организме, повышая обратное всасывание жидкости из полости почечных канальцев в кровь. Это способствует увеличению объема циркулирующей в организме крови и ее разжижению.
- Усиливает сосудосуживающий эффект ангиотензина II и катехоламинов.
АКТГ стимулирует надпочечники и повышает выработку глюкокортикоидов, из которых самым биологически активным является кортизол. Гормон, хотя он и не обладает вазоконстрикторным воздействием, усиливает сосудосуживающее влияние катехоламинов, секретируемых надпочечниками.

При резком повышении синтеза вазопрессина и АКТГ у больных появляется чувство жажды. Этому способствует и высвобождение норадреналина при прямом воздействии на симпатическую НС.
Надпочечники
Под влиянием ангиотензина в надпочечниках активируется высвобождение адольстерона. В результате происходит:
- задержка воды в организме;
- увеличение количества циркулирующей крови;
- рост частоты сокращений миокарда;
- усиление сосудосуживающего действия АТ 2.
Все эти процессы суммарно приводят к повышению АД. Эффект от чрезмерного уровня альдостерона можно наблюдать в период лютеиновой фазы месячного цикла у женщин.
Почки
В нормальных условиях ангиотензин II на функцию почек практически не влияет. Патологический процесс разворачивается на фоне чрезмерной активности РААС. Резкое уменьшение кровотока в тканях почки приводит к ишемии канальцев, затрудняет фильтрацию.
Процесс реабсорбции, вызывающий уменьшения количества мочи и выведение из организма натрия, калия и свободной жидкости, нередко приводит к обезвоживанию и появлению протеинурии.

Для кратковременного влияния АТ 2 на почки характерно повышение внутриклубочкового давления. При продолжительном воздействии развивается гипертрофия мезангиума.
К чему приводит функциональная активность ангиотензина II
Кратковременное повышение уровня гормона не оказывает на организм выраженного отрицательного воздействия. Совсем по-другому отражается на человеке длительное увеличение АТ 2. Оно нередко порождает целый ряд патологических изменений:
- Гипертрофию миокарда, кардиосклероз, сердечную недостаточность, инфаркт. Эти недуги возникают на фоне истощения сердечной мышцы, переходящей в миокардиодистрофию.
- Утолщение стенок сосудов и уменьшение просвета. В результате усиливается артериальное сопротивление и поднимается АД.
- Ухудшается кровоснабжение тканей организма, развивается кислородное голодание. В первую очередь от плохого кровообращения страдают мозг, миокард и почки. Постепенно формируется дистрофия этих органов, погибшие клетки замещаются фиброзной тканью, что еще больше усугубляет симптомы недостаточности кровообращения. Ухудшается память, появляются частые головные боли.
- Развивается инсулинорезистентность (пониженная чувствительность) к инсулину, что провоцирует обострение сахарного диабета.

Продолжительная активность олигопептидного гормона приводит к стойкому повышению АД, которое поддается только медикаментозному воздействию.
Норма ангиотензина I и II
Для определения уровня эффекторного пептида проводится анализ крови, ничем не отличающийся от обычного исследования на гормоны.
У больных артериальной гипертонией исследование выявляет активность ренина в плазме. На анализ берется кровь из вены после восьмичасового ночного сна и бессолевой диеты в течение 3 суток.
Как видно, ангиотензин II играет огромную роль в регуляции АД в организме. Следует настороженно относиться к любым изменениям уровня АТ 2 в крови. Конечно, это не означает, что при небольшом излишке гормона АД сразу поднимется до 220 мм рт. ст., а ЧСС - до 180 сокращений в минуту. По своей сути, олигопептидный гормон не может непосредственно повышать давление и провоцировать развитие гипертонии, но, тем не менее, он всегда активно участвует в формировании болезни.
Для цитирования:
Сидоренко Б.А., Преображенский Д.В., Заикина Н.В. ФАРМАКОТЕРАПИЯ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ. Часть VI. Блокаторы ангиотензиновых рецепторов I типа как антигипертензивные препараты // РМЖ. 1998. №24. С. 4
Рассмотрены физиология ренин-ангиотензиновой системы и роль ее повышенной активности в патогенезе гипертонической болезни. Представлена сравнительная характеристика блокаторов ангиотензиновых рецепторов I типа.
The paper considers the physiology of the renin-angiotensin system and the role of its increased activity in the pathogenesis of essential hypertension. It comparatively characterizes antihypertensive angiotensin I receptor antagonists.
Б.А. Сидоренко, Д.В. Преображенский,
Н.В. Заикина - Медицинский центр Управления делами Президента Российской Федерации, Москва
V. A. Sidorenko, D. V. Preobrazhensky,
N. V. Zaikina - Medical Center, Administration of Affairs of the President of the Russian Federation, Moscow
Часть VI. Блокаторы ангиотензиновых рецепторов I типа как антигипертензивные препараты
Повышенная активность ренин-ангиотензиновой системы (РАС) в кровяном русле и тканях, как известно, является важным фактором патогенеза гипертонической болезни (ГБ) и некоторых вторичных форм артериальной гипертензии. Высокая активность ренина в плазме крови, отражающая гиперактивность РАС, является прогностически неблагоприятным показателем при ГБ. Так, у больных ГБ с высокой активностью ренина в плазме риск развития инфаркта миокарда в 3,8 раза выше, чем у больных с низкой активностью ренина. Высокая активность ренина в плазме крови сочетается с увеличением вероятности развития сердечно-сосудистых осложнений в 2,4 раза и смертности от всех причин - в 2,8 раза . До недавнего времени для подавления чрезмерной активности РАС у больных ГБ использовались симпатолитические средства центрального действия (резерпин), агонисты центральных a 2 -адренорецепторов (метилдопа, клонидин), b -адреноблокаторы (пропранолол, атенолол, метопролол и др.) и ингибиторы ангиотензинпревращающего фермента (АПФ). В 90-е годы появилась новая группа высокоэффективных антигипертензивных препаратов, действие которых основано на торможении активности РАС на уровне ангиотензиновых рецепторов I типа (АТ 1 -рецепторов) для ангиотензина II. Эти препараты получили название блокаторы АТ 1 -рецепторов, или антагонисты рецепторов для ангиотензина II.
Физиология ренин-ангиотензиновой системы
Для лучшего понимания механизмов антигипертензивного действия блокаторов АТ 1 -рецепторов необходимо остановиться на молекулярных и функциональных аспектах РАС.
Главным эффекторным пептидом РАС является ангиотензин II, который образуется из неактивного ангиотензина I под действием АПФ и некоторых других сериновых протеаз. Действие ангиотензина II на клеточном уровне опосредуется двумя типами мембранных рецепторов - АТ
1 и АТ 2 . Почти все известные физиологические (сердечно-сосудистые и нейроэндокринные) эффекты ангиотензина II опосредуются АТ
1 -рецепторами. Например, при ГБ имеют важное значение такие опосредуемые АТ
1 -рецепторами эффекты ангиотензина II, как артериальная вазоконстрикция и секреция альдостерона, а также стимуляция пролиферации кардиомиоцитов и гладкомышечных клеток сосудистой стенки. Все эти эффекты ангиотензина II, как полагают, способствуют повышению артериального давления (АД), развитию гипертрофии левого желудочка и утолщению стенок артерий, которое сопровождается уменьшением их просвета, у больных ГБ.
Таблица 1. Физиологические эффекты ангиотензина II, которые опосредуются АТ1- и АТ2-рецепторами (по C. Johnston и J. Risvanis)
| АТ 1 -рецепторы | АТ 2 -рецепторы |
| Вазоконстрикция | Стимуляция апоптоза |
| Стимуляция синтеза и секреции альдостерона | Антипролиферативный эффект |
| Реабсорбция натрия в почечных канальцах | Дифференцировка и развитие эмбриональных тканей |
| Гипертрофия кардиомиоцитов | Рост эндотелиальных клеток |
| Пролиферация гладкомышечных клеток сосудистой стенки | Вазодилатация |
| Усиление периферической норадреналинергической активности | |
| Усиление активности центрального звена симпатической | |
| нервной системы | |
| Стимуляция высвобождения вазопрессина | |
| Снижение почечного кровотока | |
| Торможение секреции ренина |
Эффекты ангиотензина II, опосредуемые АТ 2 -рецепторами, стали известны лишь в последние годы. При ГБ наиболее важное значение имеют те физиологические эффекты ангиотензина II (а также ангиотензина III), которые опосредуются АТ
2 -рецепторами, а именно вазодилатация и торможение пролиферации клеток, в том числе кардиомиоцитов, фибробластов и гладкомышечных клеток сосудистой стенки (табл. 1). Как можно видеть, при стимуляции АТ
2 -рецепторов ангиотензин II частично ослабляет свои собственные эффекты, связанные со стимуляцией АТ
1 -рецепторов.
Схема 1. Пути образования двух основных эффекторных пептидов РАС - ангиотензина II и ангиотензина-(I-7). Ангиотензин II в дальнейшем превращается в ангиотензин III и ангиотензин IV, обладающие некоторой биологической активностью, которая опосредуется соответственно АТ 3 - и АТ 4 -рецепторами (на схеме не обозначены).
АТ 1 -рецепторы на мембранах гепатоцитов и клеток юкстагломерулярного аппарата (ЮГА) почек опосредуют механизмы отрицательной обратной связи в РАС. Поэтому в условиях блокады АТ
1 -рецепторов в результате нарушений этих механизмов отрицательной обратной связи увеличиваются синтез ангиотензиногена в печени и секреция ренина клетками ЮГА почек. Иными словами, при блокаде АТ
1 -рецепторов происходит реактивная активация РАС, которая проявляется повышением уровня ангиотензиногена, ренина, а также ангиотензина I и ангиотензина II.
Повышенное образование ангиотензина II в условиях блокады АТ
1 -рецепторов приводит к тому, что начинают преобладать эффекты ангиотензина II, опосредуемые АТ 2 -рецепторами. Следовательно, последствия блокады АТ
1 -рецепторов двоякие. Прямые последствия связаны с ослаблением фармакологических эффектов, опосредуемых АТ 1 -рецепторами. Косвенные последствия являются результатом стимуляции АТ
2 -рецепторов ангиотензином II, который в условиях блокады АТ
1 -рецепторов образуется в повышенном количестве.
Третий механизм антигипертензивного действия блокаторов АТ
1 -рецепторов объясняется повышенным образованием в условиях блокады АТ
1 -рецепторов другого эффекторного пептида РАС - ангиотензина-(I-7), обладающего вазодилатирующими свойствами. Ангиотензин-(I-7) образуется из ангиотензина I под действием нейтральной эндопептидазы и из ангиотензина II под действием пролиловой эндопептидазы. В условиях блокады АТ
1 -рецепторов повышенный уровень ангиотензина I и ангиотензина II в крови предрасполагает к усиленному превращению их в ангиотензин-(I-7) .
Ангиотензин-(I-7) обладает вазодилатирующим действием и натрийуретическими свойствами, которые опосредуются простагландинами I2, кининами и оксидом азота. Эти эффекты ангиотензина-(I-7) обусловлены его действием на неидентифицированные пока АТ-рецепторы - АТх-рецепторы (схема 1).
Таким образом, механизмов антигипертензивного действия у блокаторов АТ
1 -рецепторов три - один прямой и два косвенных. Прямой механизм связан с ослаблением эффектов ангиотензина II, которые опосредуются АТ
1 -рецепторами. Косвенные механизмы связаны с реактивной активацией РАС в условиях блокады АТ
1 -рецепторов, которая ведет к повышенному образованию как ангиотензина II, так и ангиотензина-(I-7). Ангиотензин II оказывает антигипертензивное действие, стимулируя незаблокированные АТ
2 -рецепторы, в то время как ангиотензин-(I-7) оказывает антигипертензивное действие, стимулируя АТх-рецепторы (схема 2).
Клиническая фармакология блокаторов АТ 1 -рецепторов
Существуют два основных типа АТ-рецепторов - АТ 1 и АТ
2 . Соответственно различают селективные блокаторы АТ
1 - и АТ
2 -рецепторов. В клинической практике используются блокаторы АТ
1 -рецепторов, которые оказывают антигипертензивное действие. В настоящее время применяются или проходят клинические испытания по меньшей мере восемь непептидных селективных блокаторов АТ
1 -рецепторов: вальзартан, золарзартан, ирбезартан, кандезартан, лозартан, тазозартан, тельмизартан и эпрозартан.
По химической структуре непептидные блокаторы АТ
1 -рецепторов можно разделить на три основные группы:
. бифениловые производные тетразола - лозартан, ирбезартан, кандезартан и др.;
. небифениловые производные тетразола - эпрозартан и др.;
. негетероциклические соединения - вальзартан и др. .
Некоторые блокаторы АТ
1 -рецепторов сами по себе обладают фармакологической активностью (вальзартан, ирбезартан), другие (например, кандезартана цилексетил) становятся активными лишь после ряда метаболических превращений в печени. Наконец, у таких активных АТ
1 -блокаторов, как лозартан и тазозартан, есть активные метаболиты, оказывающие более сильное и длительное действие, чем сами препараты. Следовательно, блокаторы АТ
1 -рецепторы можно разделить на активные препараты и пролекарственные формы АТ
1 -блокаторов.
По механизму связывания с АТ
1 -рецепторами доступные АТ
1 -блокаторы разделяются на конкурентные и неконкурентные антагонисты ангиотензина II. К конкурентным АТ 1 -блокаторам относятся вальзартан, ирбезартан и лозартан, к неконкурентным - активная форма кандезартана цилексетила (кандезартан) и активный метаболит лозартана (Е-3174).
Продолжительность антигипертензивного действия блокаторов АТ
1 -рецепторов определяется как прочностью их связи с АТ
1 -рецепторами, так и периодом полужизни препаратов или их активных лекарственных форм и активных метаболитов (табл. 2).
Наряду с блокаторами АТ 1 -рецепторов существуют селективные блокаторы АТ
2 -рецепторов - CGP 42112 и PD 123319. В отличие от АТ
1 -блокаторов блокаторы АТ
2 -рецепторов не оказывают антигипертензивного действия и пока не используются в клинической практике.
Лозартан
- первый непептидный блокатор АТ 1 -рецепторов, который успешно прошел клинические испытания и разрешен к использованию для лечения ГБ и хронической сердечной недостаточности.
После приема внутрь лозартан всасывается в желудочно-кишечном тракте; концентрация препарата в плазме крови достигает максимума в течение 30 - 60 мин. При первом прохождении через печень лозартан в значительной степени метаболизируется, в результате чего его системная биодоступность составляет 19 - 62% (в среднем 33%). Период полужизни лозартана в плазме крови составляет 2,1 ± 0,5 ч. Тем не менее антигипертензивный эффект препарата сохраняется на протяжении 24 ч, что объясняется наличием у него активного метаболита - Е-3174, который в 10 - 40 раз сильнее блокирует АТ
1 -рецепторы, чем лозартан. Кроме того, у Е-3174 более длительный период полужизни в плазме крови - от 4 до 9 ч. Лозартан и Е-3174 выводятся из организма как через почки, так и через печень. Через почки выводится примерно 50% всего количества Е-3174.
Рекомендуемая доза лозартана при лечении артериальной гипертензии - 50 - 100 мг/сут в один прием .
Вальзартан
- высокоселективный блокатор АТ 1 -рецепторов. Он более селективен, чем лозартан. В то время как у лозартана сродство к АТ
1 -рецепторам в 10 000 раз выше, чем к АТ
2 -рецепторам, у вальзартана показатель АТ
1 -селективности составляет 20 000 - 30 000: 1. У вальзартана в отличие от лозартана нет активных метаболитов. Период его полужизни в плазме крови составляет около 5 - 7 ч и сопоставим с таковым активного метаболита лозартана Е-3174. Это объясняет, почему антигипертензивный эффект вальзартана сохраняется в течение 24 ч. Основной путь элиминации вальзартана - выведение с желчью и калом.
Больным ГБ вальзартан назначают в дозе 80 - 160 мг/сут в один прием .
Ирбезартан
- селективный блокатор АТ
1 -рецепторов. Как АТ
1 -блокатор он менее селективен, чем вальзартан. Показатель АТ
1 -селективности у ирбезартана такой же, как у лозартана - 10 000: 1. Ирбезартан в 10 раз сильнее связывается с АТ
1 -рецепторами, чем лозартан, и несколько сильнее, чем активный метаболит лозартана Е-3174.
Биодоступность ирбезартана составляет 60 - 80%, что значительно выше, чем у других блокаторов АТ
1 -рецепторов.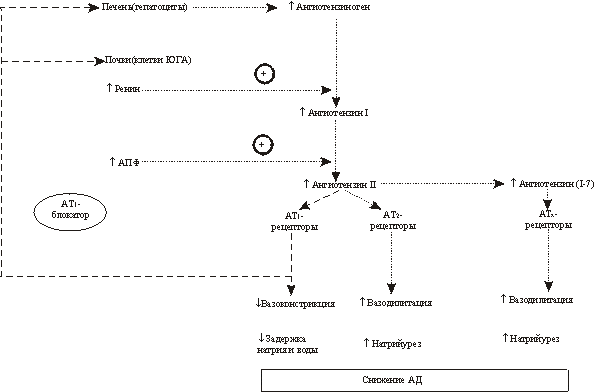
Схема 2. Прямые и косвенные последствия блокады АТ 1 -рецепторов. Снижение АД при лечении селективными блокаторами АТ 1 -рецепторов является следствием не только ослабления эффектов ангиотензина II, опосредуемых АТ 1 -рецепторами, но и усиления эффектов ангиотензина II, опосредуемых АТ 2 -рецепторами, и эффектов ангиотензина-(I-7), опосредуемых АТ х -рецепторами.
В отличие от лозартана и вальзартана биодоступность ирбезартана не зависит от совместного приема пищи. Период полужизни ирбезартана в плазме крови достигает 11 - 17 ч. Ирбезартан выводится из организма преимущественно с желчью и калом; с мочой выводится примерно 20% дозы препарата.
Для лечения ГБ ирбезартан назначают в дозе 75 - 300 мг/сут в один прием .
Кандезартана цилексетил
- пролекарственная форма АТ 1 -блокатора. После приема внутрь кандезартана цилексетила в крови не обнаруживается, поскольку быстро и полностью превращается в активное соединение - кандезартан (CV-11974). Сродство кандезартана к АТ
1 -рецепторам более чем в 10 000 раз выше, чем сродство к АТ
2 -рецепторам. Кандезартан в 80 раз сильнее связывается с АТ
1 -рецепторами, чем лозартан, и в 10 раз сильнее, чем активный метаболит лозартана Е-3174.
Кандезартан прочно связывается с АТ
1 -рецепторами, диссоциация его из связи с АТ 1 -рецепторами происходит медленно. Эти данные о кинетике связывания кандезартана с АТ
1 -рецепторами дают основание предполагать, что в отличие от лозартана кандезартан действует как неконкурентный антагонист ангиотензина II.
После приема кандезартана цилексетила максимальная концентрация его активной формы - кандезартана - в плазме крови обнаруживается через 3,5 - 6 ч. Период полужизни кандезартана в плазме крови колеблется от 7,7 до 12,9 ч, составляя в среднем 9 ч. Из организма кандезартан выводится через почки, а также с желчью и калом.
Средняя доза кандезартана цилексетила для лечения артериальной гипертензии - 8 - 16 мг/сут в один прием .
Эпрозартан
- селективный блокатор АТ 1 -рецепторов. По химической структуре он отличается от других АТ
1 -блокаторов тем, что является небифениловым производным тетразола. Эпрозартан обладает важным дополнительным свойством: он блокирует пресинаптические АТ
1 -рецепторы в симпатической нервной системе. Благодаря этому свойству эпрозартан (в отличие от вальзартана, ирбезартана и лозартана) тормозит высвобождение норадреналина из окончаний симпатических нервных волокон и тем самым уменьшает стимуляцию a1-адренорецепторов гладкой мускулатуры сосудов. Иными словами, у эпрозартана имеется дополнительный механизм вазодилатирующего действия. Кроме того, эпрозартан, и вальзартан в отличие от лозартана и ирбезартана не оказывают влияния на активность ферментов цитохромной Р-450 системы и не взаимодействует с другими лекарственными препаратами.
Таблица 2. Сравнительная характеристика основных блокаторов АТ1-рецепторов
| Препарат | Биодоступность, % | Активный метаболит |
Период полужизни, ч |
|
| препарата | активного метаболита | |||
| Вальзартан | 10 - 35 | Нет | 5 - 7 | - |
| Ирбезартан | 60 - 80 | Нет | 11 - 17 | - |
| Кандезартана цилексетил | ? | Кандезартан | 3,5 - 4 | 8 - 13 |
| Лозартан | 19 - 62 | Е-3174 | 1,5 - 2 | 4 - 9 |
| Эпрозартан | 13 | Нет | 5 - 9 | - |
Эпрозартан является активной формой блокатора АТ 1 -рецепторов. Его биодоступность при приеме внутрь составляет около 13%. Концентрация эпрозартана в плазме крови достигает максимума в течение 1 - 2 ч после приема препарата внутрь. Период полужизни эпрозартана в плазме крови составляет 5 - 9 ч. Эпрозартан выводится из организма в основном с желчью и калом в неизмененном виде; примерно 37% принятой внутрь дозы препарата экскретируется с мочой.
Для лечения артериальной гипертензии эпрозартан назначают в дозе 600 - 800 мг/сут в один или два приема .
Таблица 3. Основные сердечно-сосудистые и нейроэндокринные эффекты блокаторов АТ1-рецепторов
| . Сердечно-сосудистые (и почечные) эффекты:
Системная артериальная вазодилатация (снижение АД, уменьшение общего периферического сосудистого сопротивления и посленагрузки на левый желудочек);
Нейроэндокринные эффекты: Повышение уровня ангиотензина II, ангиотензина I и активности ренина в плазме; |
Фармакологические эффекты блокаторов АТ
1
-рецепторов
По механизму действия блокаторы АТ
1 -рецепторов во многом напоминают ингибиторы АПФ. Блокаторы АТ 1 -рецепторов и ингибиторы АПФ подавляют чрезмерную активность РАС, действуя на различные уровни этой системы. Поэтому фармакологические эффекты АТ
1 -блокаторов и ингибиторов АПФ в общем сходны, однако первые, будучи более избирательными ингибиторами РАС, значительно реже дают побочные эффекты.
Основные сердечно-сосудистые и нейроэндокринные эффекты блокаторов АТ
1 -рецепторов приведены в табл. 3.
Показания и противопоказания к назначению АТ
1 -блокаторов также во многом совпадают с таковыми для ингибиторов АПФ. Блокаторы АТ
1 -рецепторов предназначены для длительной терапии ГБ и хронической сердечной недостаточности. Перспективным, как полагают, может оказаться применение АТ
1 -блокаторов при лечении диабетической нефропатии и других поражений почек, включая реноваскулярную гипертензию.
Противопоказаниями
к назначению блокаторов АТ
1 -рецепторов считаются: индивидуальная непереносимость препарата, беременность, грудное вскармливание. Требуется большая осторожность при назначении блокаторов АТ
1 -рецепторов при стенозирующем поражении обеих почечных артерий или артерии единственной функционирующей почки.
Опыт применения блокаторов АТ 1 -рецепторов при лечении ГБ
В последние годы блокаторы АТ 1 -рецепторов находят все более широкое применение в качестве антигипертензивных средств. Это объясняется тем, что АТ
1 -блокаторы сочетают высокую антигипертензивную эффективность с превосходной переносимостью. Кроме того, блокаторы АТ
1 -рецепторов дают клинически значимый протективный эффект. Они способны вызывать обратное развитие гипертрофии левого желудочка и подавлять гипертрофию гладкой мускулатуры сосудистой стенки, уменьшают внутриклубочковую гипертензию и протеинурию. В сердце и почках АТ
1 -блокаторы ослабляют развитие фиброзных изменений.
В большинстве случаев блокаторы АТ
1 -рецепторов оказывают значительное и равномерное антигипертензивное действие, которое сохраняется до 24 ч. Поэтому все доступные АТ 1 -блокаторы рекомендуется принимать один раз в сутки. Если антигипертензивный эффект блокатора АТ
1 -рецепторов недостаточен, добавляют диуретик.
Лозартан был первым блокатором АТ
1 -рецепторов, который стал использоваться для лечения ГБ. По данным литературы , лозартан в дозе 50 - 100 мг/сут снижает систолическое АД в среднем на 10 - 20%, диастолическое - на 6 - 18%. Антигипертензивная эффективность лозартана сравнима с таковой эналаприла, атенолола и фелодипина-ретард и значительно превосходит эффективность каптоприла.
Опыт клинического изучения эффективности и безопасности лозартана почти у 3000 больных ГБ свидетельствует, что побочные эффекты при его применении встречаются с такой же частотой, как и при назначении плацебо (соответственно 15,3 и 15,5%).
В отличие от ингибиторов АПФ лозартан и другие АТ 1 -рецепторов не вызывают мучительного сухого кашля и ангионевротического отека. Поэтому АТ
1 -блокаторы, как правило, рекомендуют использовать для лечения артериальной гипертензии у больных с противопоказаниями к назначению ингибиторов АПФ.
Лозартан - единственный АТ
1 -блокатор, о котором известно, что он способен увеличивать продолжительность жизни больных с хронической сердечной недостаточностью в большей степени, чем ингибитор АПФ каптоприл . Учитывая данные о профилактической эффективности лозартана при хронической сердечной недостаточности, все блокаторы АТ
1 -рецепторов рекомендуется использовать в качестве антигипертензивных препаратов первого ряда для лечения артериальной гипертензии у больных с систолической дисфункцией левого желудочка.
Вальзартан назначают в дозе 80 - 160 мг/сут. В дозе 160 мг/сут вальзартан, по-видимому, более эффективен как антигипертензивный препарат, чем лозартан в дозе 1
00 мг/сут. Как и другие АТ
1 -блокаторы, вальзартан отличается превосходной переносимостью. Частота побочных эффектов при его длительном применении не отличается от таковой при назначении плацебо (соответственно 15,7 и 14,5%) .
Ирбезартан назначают в дозе 150 - 300 мг/сут. В дозе 300 мг/сут препарат более эффективен, чем лозартан в дозе 100 мг/сут. Частота побочных эффектов при лечении ирбезартаном и назначении плацебо одинакова .
Кандезартана цилексетил, по-видимому, самый сильный из доступных в
настоящее время блокаторов АТ 1 -рецепторов. Его назначают в дозе 4 - 16 мг/сут. В дозе 16 мг/сут кандезартан в значительно большей степени снижает АД, чем лозартан в дозе 50 мг/сут. Кандезартан, по-видимому, оказывает более продолжительное антигипертензивное действие, чем лозартан. Кандезартан превосходно переносится больными. Из-за развития побочных эффектов препарат пришлось отменить у 1,6 - 2,2% больных ГБ против 2,6% больных, получавших плацебо .
Эпрозартан назначают в дозе 600 и 800 мг/сут в
один прием. При тяжелой гипертензии эпрозартан и эналаприл в одинаковой степени снижали диастолическое АД (в среднем соответственно на 20,1 и 16,2 мм рт. ст.), однако эпрозартан вызывал достоверно большее снижение систолического АД, чем эналаприл (в среднем соответственно на 29,1 и 21,1 мм рт. ст.). Частота побочных эффектов при назначении эпрозартана такая же, как при приеме плацебо.
Таким образом, блокаторы АТ 1 -рецепторов представляют собой новый класс антигипертензивных препаратов. Антигипертензивная эффективность АТ
1 -блокаторов сопоставима с таковой ингибиторов АПФ при гораздо лучшей переносимости.
Литература:
1. Alderman MN, Ooi WL, Madhavan S, et al. Plasma renin activity: A risk factor for myocardial infection in hypertensive patients. Amer
J Hypertens 1997;10:1-8.
2. Johnston CI, Risvanis J. Preclinical pharmacology of angiotensin II receptor anta-
gonists. Amer J Hypertens 997;10:306S-310S.
3. Преображенский Д.В., Сидоренко Б.А., Соколова Ю.В., Носова И.К. Физиология и фармакология ренин-ангиотензиновой системы. Кардиология 1997;11:91-5.
4. Bauer JH, Reams GP. The angiotensin II type receptor antagonists. Arch Intern Med 1955;155:1361-8.
5. Сидоренко Б.А., Преображенский Д.В., Соколова Ю.В. Лозартан - первый представитель нового класса гипотензивных препаратов. Кардиология 1996;1:84-9.
6. Goa KL, Wagstaff A. Losartan potassium. A review of its pharmacology. Drugs 1996;51:820-45.
7. McIntyre M, Caffe SE, Machalar RA, Reid JL. Losartan, an orally active angiotensin (AT
1) receptor antagonist: A review of its efficacy and safety in essential hypertension. Pharmacol Ther 1997;74:181-94.
8. Markham A, Goa KL. Valsartan. A review of its pharmacology and therapeutic use in essential hypertension. Drugs 1997;54:299-311.
9. Brunner HR. The new angiotensin II receptor antagonist, irbesartan. Pharmacokinentec and pharmacodynamic considerations. Amer J Hypertens 1997;10:311S-317S.
10. Nishikawa K, Naka T, Chatani F, Ioshimure I. Candesartan cilexetil: A review of its preclinic
al pharmacology. J Hum Hypertens 1997;11(suppl 2):9-17.
11. Edwards RM, Aiyar N, Ohlstein EH, et al. Pharmacological characterization of non-peptide angiotensin II receptor antagonist, SK&F 108566. J Pharmacol Exp Ther 1992;260:175-81.
12. Сидоренко
Б.А., Носова И.К., Преображенский Д.В. Антагонисты АТ
1
-ангиотензиновых рецепторов - новая группа лекарственных препаратов для лечения артериальной гипертензии и хронической сердечной недостаточности. Клин. вестник 1997;4:26-8.
13. Pitt B, Segal R, Marti
nez FA, et al. Randomised trial of losartan versus captopril in patients over 65 with hert failure (Evaluation of Losartan in the Elderly study, ELITE). Lancet 1997;349:747-52.
14. Pool JL, Gutlirie RM, Littlejohn TW, et al. Dose-related antihypertensive effects of irbesartan in patients with mild-to-moderate hypertension. Amer J Hypertens 1998;11:462-70.
15. Andersson OK, Neldam S. The antihypertensive effect and tolerability of candesartan cilexetil, a new generation angiotensin II antagonist, in co
mparison with losartan. Blood Pressure 1998;7:53-9.
16. Belcher G, HЯbner R, George M, et al. Candesartan cilexetil: safety and tolerability in healthy volunteers and patients with hypertension. J Hum Hypertens 1997;11(suppl 2):85-9.
ТАнгиотензин – гормон, вырабатываемый почками, его действие направлено на сужение сосудов. При повышенной его концентрации может подниматься артериальное давление. В таком случае эффективными будут препараты, блокирующие действие гормона.
Общие сведения
Блокаторы ангиотензиновых рецепторов (АРА) – новый класс препаратов, которые регулируют и нормализуют артериальное давление. Не уступают по эффективности препаратам с аналогичным спектром действия, но в отличие от них имеют один неоспоримый плюс – практически не имеют побочных эффектов.
Среди положительных свойств препаратов можно также отметить то, что они благотворно влияют на прогноз пациента страдающего гипертонией, способны защищать мозг, почки и сердце от поражений.
Наиболее распространенные группы лекарств:
- сартаны;
- антагонисты рецепторов ангиотензина;
- блокаторы рецепторов ангиотензина.

Исследования этих препаратов, на данный момент, находятся пока ещё только в начальной стадии и будут продолжаться на протяжении ещё, как минимум, 4 лет. Существуют некоторые противопоказания к применению блокаторов рецепторов ангиотензина 2.
Применение препаратов недопустимо при беременности и во время кормления грудью, при гиперкалиемии, а также пациентам с тяжёлой формой почечной недостаточности и двухсторонним стенозом почечных артерий. Нельзя применять эти препараты детям.
Классификация препаратов
Блокаторы рецепторов ангиотензина по химическим составляющим можно разделить на 4 группы:
- Телмисартан. Небифиниловое производное тетразола.
- Эпросартан. Небифениловый нететразол.
- Валсартан. Нециклическое соединение.
- Лозартан, Кандесартан, Ирбесартан. Эта группа относится к бифениловым производным тетразола.

Существует множество торговых названий сартанов. Некоторые из них приведены в таблице:
Как действуют блокаторы?
Во время того, как артериальное давление начинает понижаться в почках, на фоне гипоксии (нехватке кислорода) вырабатывается ренин. Он оказывает влияние на неактивный ангиотензиноген, который трансформируется в ангиотензин 1. На него действует ангиотензинпревращающий фермент, который и переходит в форму ангиотензина 2.

Вступая в связь с рецепторами, ангиотензин 2 резко повышает артериальное давление. АРА действуют на эти рецепторы, из-за чего и снижается давление.
Блокаторы рецепторов ангиотензина не только борются с гипертензией, но и оказывают такое действие:
- уменьшение гипертрофии левого желудочка;
- уменьшение желудочковой аритмии;
- уменьшение инсулинорезистенции;
- улучшение диастолической функции;
- снижение микроальбуминурии (выделение белка с мочой);
- улучшение работы почек у пациентов с диабетической нефропатией;
- улучшение кровообращения (при хронической сердечной недостаточности).
Сартаны могут быть использованы для профилактики структурных изменений в тканях почек и сердца, а также атеросклероза.
Кроме того, АРА в своём составе могут содержать активные метаболиты. В некоторых препаратах активные метаболиты действуют дольше самих лекарств.

Показания к применению
Применение блокаторов рецепторов ангиотензина 2 рекомендовано пациентам со следующими патологиями:
- Артериальная гипертензия. Гипертоническая болезнь – главное показание к применению сартанов. Антагонисты ангиотензиновых рецепторов хорошо переносятся пациентами, этот эффект можно сравнить с плацебо. Практически не вызывают неконтролируемую гипотензию. Также эти препараты, в отличие от бета-блокаторов, не влияют на обменные процессы и на половую функцию, отсутствует аритмогенный эффект. В сравнение с ингибиторами ангиотензинпревращающего фермента, АРА практически не вызывают кашель и ангионевротический отёк, не повышают концентрацию калия в крови. Блокаторы рецепторов ангиотензина редко вызывают толерантность к препарату у пациентов. Максимальный и стойкий эффект от приёма препарата наблюдается через две–четыре недели.
- Поражение почек (нефропатия). Эта патология является осложнением гипертонии и/или сахарного диабета. На улучшение прогноза влияет уменьшение выделенного белка в моче, что замедляет процесс развития почечной недостаточности. Согласно последним исследованиям АРА уменьшают протеинурию (выделение белка с мочой), защищая почки, но эти результаты ещё не до конца доказаны.
- Сердечная недостаточность. Развитие этой патологии обусловлено активностью . В самом начале заболевания это улучшает деятельность сердца, выполняя компенсаторную функцию. В ходе развития болезни происходит ремоделирование миокарда, что, в конечном счете, приводит к его дисфункции. Лечение при помощи блокаторов ангиотензиновых рецепторов при сердечной недостаточности обусловлено тем, что они способны избирательно подавлять активность ренин-ангиотензин-альдостероновой системы.

Кроме того, среди показаний к применению блокаторов ангиотензиновых рецепторов являются такие заболевания:
- инфаркт миокарда;
- диабетическая нефропатия;
- метаболический синдром;
- фибрилляция предсердий;
- непереносимость ингибиторов АПФ.
Дополнительные эффекты
Среди действий блокаторов рецепторов ангиотензина 2 отмечается также сниженный уровень холестерин липопротеидов низкой плотности и общего холестерина, улучшая показатели липидного обмена. Также эти препараты снижают показатели мочевой кислоты в крови.
Сартаны обладают следующими дополнительными клиническими эффектами:
- аритмический эффект;
- защита клеток нервной системы;
- метаболические эффекты.
Побочные эффекты от приема блокаторов
Блокаторы рецепторов ангиотензина 2 отличаются хорошей переносимостью организмом больного. В принципе, эти препараты не имеют специфических побочных эффектов, в отличие от других групп препаратов аналогичного действия, но могут вызывать аллергические реакции, как и любой другой препарат.
Среди немногочисленных побочных эффектов можно отметить следующие:
- головокружение;
- головная боль;
- бессонница;
- боль в животе;
- тошнота;
- рвота;
- запор.

В редких случаях пациент может наблюдать у себя такие расстройства:
- болезненные ощущения в мышцах;
- боли в суставах;
- повышение температуры тела;
- проявление симптомов ОРВИ (насморк, кашель, боль в горле).
Иногда отмечаются побочные эффекты со стороны мочеполовой и сердечно-сосудистой систем.
Особенности применения
Как правило, препараты, блокирующие ангиотензиновые рецепторы, выпускают форме таблеток, пить которые можно не зависимо от приёма пищи. Максимально устойчивая концентрация препарата достигается спустя две недели регулярного приёма. Срок выведения из организма – минимум 9 часов.
Блокаторы ангиотензина 2 могут отличаться между собой по спектру действия.
Особенности приема Лозартана
Курс лечения гипертензии составляет 3 недели и более, в зависимости от индивидуальных особенностей.

Кроме того, этот препарат снижает концентрацию мочевой кислоты в крови и выводит воды натрия из организма. Дозировка корректируется лечащим врачом исходя из следующих показателей:
- Комбинированное лечение, включающее применение этого препарата с диуретиками, предполагает употребление не более 25 мг. в сутки.
- При возникновении побочных эффектов, таких как головная боль, головокружение, снижение артериального давления дозировку препарата необходимо снизить.
- У пациентов с печёночной и почечной недостаточностью препарат назначают с осторожностью и в малых дозах.
Противопоказания к приему Валсартана
Препарат воздействует только на рецепторы АТ-1, блокируя их. Эффект от однократного приёма достигается спустя 2 часа. Назначается только лечащим врачом, так как существует риск того, что препарат может навредить.
С осторожностью подходить к использованию препарата следует пациентам, у которых наблюдаются такие патологии:
- Непроходимость жёлчных путей. Препарат выводится из организма с желчью, поэтому больным, у которых наблюдаются нарушения в работе этого органа, не рекомендуется применение валсартана.
- Реноваскулярная гипертензия. У пациентов с этим диагнозом необходим контроль уровня мочевины сыворотке крови, а также креатинина.
- Дисбаланс водно-солевого обмена. В этом случае в обязательном порядке требуется коррекция этого нарушения.
Важно! При использовании Валсартана у пациента могут наблюдаться такие симптомы, как кашель, отёки, диарея, бессонница, снижение половой функции. Во время приёма препарата появляется риск развития различных вирусных инфекций.
С осторожностью следует принимать препарат во время выполнения работ, требующих максимальной концентрации внимания.
Назначение Иберсартана
Действие препарата направлено на:
- уменьшение нагрузки на сердце;
- устранение сосудосуживающего действия ангиотензина 2;
- снижение .
Эффект от приема этого препарата достигается по истечении 3 часов. После завершения курса приёма Иберсартана артериальное давление планомерно возвращается к своей исходной величине.
Иберсартан не предотвращает развитие атеросклероза, в отличие от большинства антагонистов рецепторов ангиотензина, так как не влияет на липидный обмен.
Важно! Препарат предполагает ежедневный приём в одно и то же время. При пропуске приёма удваивать дозу категорически не рекомендуется.
Побочные реакции при приёме Иберсартана:
- головная боль;
- тошнота;
- головокружение;
- слабость.

Эффективность Эпросартана
При лечении гипертензии оказывает мягкий и стойкий эффект на протяжении суток. При прекращении приёма не наблюдается резких скачков давления. Эпросартан назначают даже при сахарном диабете, так как он не влияет на уровень сахара в крови. Препарат также можно принимать пациентам с почечной недостаточностью.
Эпросартан имеет следующие побочные эффекты:
- кашель;
- насморк;
- головокружение;
- головная боль;
- диарея;
- боль за грудиной;
- одышка.
Побочные реакции, как правило, носят кратковременный характер и не требуют корректировки дозы или полной отмены препарата.

Особенности приема Телмисартана
Наиболее сильный препарат среди сартанов. Вытесняет ангиотензин 2 из связи с рецепторами АТ-1. Может назначаться пациентам с нарушением в работе почек, при этом дозировка не меняется. Однако в некоторых случаях может вызывать гипотонию даже в малых дозах.
Телмисартан противопоказан пациентам с такими нарушениями:
- первичный альдостеронизм;
- тяжёлые нарушения функции печени и почек.
Не назначают препарат во время беременности и в период лактации, а также детям и подросткам.
Среди побочных эффектов применения Телмисартана можно отметить:
- диспепсию;
- диарею;
- ангионевротический отёк;
- боли в пояснице;
- боли в мышцах;
- развитие инфекционных заболеваний.
Телмисартан относится к группе препаратов, которые действуют по накоплению. Максимальный эффект от применения может быть достигнут спустя месяц регулярного приёма препарата. Поэтому важно не корректировать самостоятельно дозировку в первые недели приёма.
Несмотря на то, что препараты, блокирующие ангиотензиновые рецепторы имеют минимум противопоказаний и побочных эффектов принимать их следует с осторожностью ввиду того, что эти средства находятся ещё на стадии изучения. Корректную дозу для лечения повышенного артериального давления у больного может назначать исключительно лечащий врач, так как самолечение может привести к нежелательным последствиям.
Пионерские исследования Пейджа (Page), Хелмера (Helmer) и Браун-Менендеса (Braun-Menendez) в 1930-х годах показали, что ренин представляет собой фермент, расщепляющий α 2 -глобулин (ангиотензиноген) с образованием декапептида (ангиотензина I). Последний затем расщепляется ангиотензинпревращающим ферментом (АПФ) с образованием октапептида (ангиотензина II), который обладает мощной сосудосуживающей активностью. В те же годы Гольдблатт (Goldblatt) установил, что снижение кровотока в почках экспериментальных животных приводит к повышению артериального давления. В дальнейшем эти два факта удалось связать между собой: снижение кровотока в почках стимулирует ренин-ангиотензиновую систему, что и приводит к повышению артериального давления. Данная схема формирует фундамент современных представлений о регуляции артериального давления.
Ренин
Гладкомышечные клетки в месте вхождения приносящей артериолы в почечный клубочек («юкстагломерулярные») обладают секреторной функцией; они вырабатывают и секретируют ренин - протеолитический фермент с молекулярной массой около 40000. К юкстагломерулярным примыкают специализированные клетки толстого восходящего колена петли Генле, расположенного в корковом веществе почек. Эта область нефрона носит название плотного пятна. Юкстагломерулярные клетки и плотное пятно вместе образуют юкстагломерулярный аппарат, и их взаимодействие играет важнейшую роль в регуляции секреции ренина.
Синтез ренина включает ряд этапов, начинающихся с трансляции рениновой мРНК в препроренин. N-концевая последовательность препроренина (из 23 аминокислотных остатков) направляет белок в эндоплазматический ретикулум, где отщепляется с образованием проренина. Проренин гликозилируется в аппарате Гольджи и либо прямо секретируется в кровь нерегулируемым образом, либо упаковывается в секреторные гранулы, где превращается в активный ренин. Хотя на долю проренина приходится целых 50-90% общего ренина крови, его физиологическая роль остается неясной. Вне почек он практически не превращается в ренин. При микроангиопатических осложнениях сахарного диабета 1-го типа уровень проренина в плазме несколько повышается.
Выделение ренина из секреторных гранул в кровь контролируется тремя основными механизмами:
- барорецепторами стенок приносящих артериол, которые стимулируются при снижении перфузионного давления; этот эффект опосредован, вероятно, местной продукцией простагландинов;
- рецепторами сердца и крупных артерий, которые активируют симпатическую нервную систему, приводя к повышению уровня катехоламинов в крови и прямой нервной стимуляции юкстагломерулярных клеток (через β 1 -адренорецепторы);
- клетками плотного пятна, которые стимулируются при снижении концентрации ионов Na + и СГ в канальцевой жидкости, поступающей в этот сегмент нефрона. Главным посредником этого эффекта являются, по-видимому, ионы СГ.
Попав в кровь, ренин выщепляет декапептид ангиотензин I из N-концевой последовательности ангиотензиногена. Затем ангиотензин I под действием АПФ превращается в октапептид ангиотензин II. Концентрация АПФ наиболее высока в легких. Он присутствует также на люминальной мембране эндотелиальных клеток сосудов, в почечных клубочках, головном мозге и других органах. Различные ангиотензиназы, локализованные в большинстве тканей, быстро разрушают ангиотензин II, и его период полужизни в плазме составляет менее 1 минуты.
Ангиотензиноген
Ангиотензиноген (субстрат ренина) представляет собой α 2 -глобулин, секретируемый печенью. Концентрация этого белка (молекулярная масса около 60000) в плазме человека составляет 1 ммоль/л. В норме концентрация ангиотензиногена ниже V макс реакции, катализируемой ренином. Поэтому при увеличении концентрации ангиотензиногена количество образующегося ангиотензина при том же уровне ренина в плазме должно возрастать. При гипертонической болезни содержание ангиотензиногена в плазме повышено, и эта болезнь, по-видимому, сцеплена с вариантом аллеля гена ангиотензиногена. Глюкокортикоиды и эстрогены стимулируют печеночную продукцию ангиотензиногена, что обусловливает повышение артериального давления при приеме пероральных контрацептивов, содержащих эстрогены.
При уменьшении содержания Na + в организме, сопровождающемся повышением уровня ренина в плазме, скорость метаболизма ангиотензиногена резко возрастает. Поскольку концентрация продуктов его распада в таких условиях не меняется, это возрастание, по-видимому, компенсируется повышенной печеночной продукцией ангиотензиногена. Механизм такого повышения остается неясным, хотя известно, что ангиотензин II стимулирует продукцию ангиотензиногена.
Ангиотензинпревращающий фермент
АПФ (дипептидил-карбоксипептидаза) представляет собой гликопротеин с молекулярной массой 130000-160000, который выщепляет дипептиды из многих субстратов. Помимо ангиотензина I, к таким субстратам относятся брадикинин, энкефалины и вещество Р. Ингибиторы АПФ широко используются для предотвращения образования ангиотензина II в крови и, тем самым, блокады его эффектов. Поскольку АПФ действует на целый ряд субстратов, результаты ингибирования этого фермента не всегда сводятся к изменению активности ренин-ангиотензиновой системы. Действительно, в гипотензивном эффекте ингибиторов АПФ может играть роль повышение уровня кининов, которые способствуют высвобождению оксида азота из эндотелия сосудов. Антагонисты брадикинина ослабляют гипотензивный эффект ингибиторов АПФ. Повышение уровня кининов может опосредовать и другой эффект ингибиторов АПФ, а именно - увеличение чувствительности тканей к инсулину и снижение уровня глюкозы в крови у больных сахарным диабетом 2-го типа. Кроме того, накопление кининов может лежать в основе двух из наиболее важных побочных эффектов ингибиторов АПФ: кашля, отека Квинке и анафилаксии.
Превращать ангиотензин I в ангиотензин II, помимо АПФ, могут и сериновые протеазы, называемые химазами. Эти ферменты присутствуют в различных тканях; их активность особенно высока в желудочках сердца. Таким образом, существует и АПФ-независимый механизм образования ангиотензина II.
Ангиотензин II
Подобно другим пептидным гормонам, ангиотензин II связывается с рецепторами, локализованными на плазматической мембране клеток-мишеней. Описаны два класса рецепторов ангиотензина II - AT1 и АТ2; их мРНК выделены и клонированы. Практически все известные сердечно-сосудистые, почечные и надпочечниковые эффекты ангиотензина II реализуются через рецепторы AT1, тогда как рецепторы АТ2 могут опосредовать влияние этого пептида на дифференцировку и рост клеток. Рецепторы обоих классов содержат семь трансмембранных доменов. AT1 сопряжены с G-белком, который активирует фосфолипазу С, усиливая, тем самым, гидролиз фосфоинозитида с образованием инозитолтрифосфата и диацилглицерина. Эти «вторые мессенджеры» запускают каскад внутриклеточных реакций, включающих повышение концентрации кальция в клетках, активацию протеинкиназ и, вероятно, снижение внутриклеточной концентрации цАМФ. Механизм проведения сигнала от рецепторов АТ2 остается неизвестным.
Ангиотензин II является мощным прессорным фактором; сужая артериолы, он увеличивает общее периферическое сопротивление. Вазоконстрикция происходит во всех тканях, включая почки, и играет роль в механизме ауторегуляции почечного кровотока. Кроме того, ангиотензин II увеличивает частоту и силу сердечных сокращений.
Действуя непосредственно на кору надпочечников, ангиотензин II стимулирует секрецию альдостерона, и является наиболее важным регулятором секреции этого гормона. Он играет ключевую роль в регуляции баланса Na + . Например, уменьшение объема внеклеточной жидкости при недостаточном потреблении Na + стимулирует ренин-ангиотензиновую систему. С одной стороны, вазоконстрикторное действие ангиотензина II способствует поддержанию артериального давления в условиях сниженного внеклеточного объема жидкости, а с другой - ангиотензин II стимулирует секрецию альдостерона, вызывая задержку натрия, что способствует сохранению объема плазмы.
При хроническом уменьшении внутрисосудистого объема, характерном для низкого потребления Na + , постоянно повышенный уровень ангиотензина II обусловливает снижение числа рецепторов AT1 в сосудах, и степень вазоконстдэикции оказывается меньше ожидаемой. В отличие от этого, число рецепторов AT1 в клубочковой зоне коры надпочечников при снижении внутрисосудистого объема увеличивается, и секреция альдостерона под действием ангиотензина II возрастает в большей степени. Предполагается, что противоположные влияния хронического снижения внутрисосудистого объема на чувствительность сосудов и надпочечников к ангиотензину II физиологически оправданы: в условиях низкого потребления Na + резкое усиление секреции альдостерона увеличивает реабсорбцию этого иона в почках без значительного повышения артериального давления. В некоторых случаях гипертонической болезни такая «натриевая модуляция» чувствительности надпочечников и сосудов к ангиотензину II нарушается.
Ангиотензин II усиливает реакции периферических сосудов и сердца на симпатические влияния (за счет облегчения секреции норадреналина нервными окончаниями и повышения чувствительности гладкомышечной оболочки сосудов к этому трансмиттеру). Кроме того, под влиянием ангиотензина II возрастает секреция адреналина мозговым веществом надпочечников.
В клинике используют ряд антагонистов ангиотензина II, которые действуют только на AT1-рецепторы, не влияя на эффекты, опосредуемые АТ2-рецепторами. С другой стороны, ингибиторы АПФ снижают активность рецепторов обоих классов. Блокаторы ангиотензиновых рецепторов не влияют на уровень брадикинина. Поскольку ингибиторы АПФ снижают артериальное давление отчасти за счет повышения уровня брадикинина, а ангиотензин II образуется даже при блокаде АПФ, сочетание ингибиторов АПФ с блокаторами ATl может снижать артериальное давление в большей степени, чем каждый из этих препаратов в отдельности.
Блокада образования и периферических эффектов ангиотензина II используется в терапевтических целях. Например, повышение уровня ангиотензина II при застойной сердечной недостаточности с низким сердечным выбросом способствует задержке соли и воды и, вызывая вазоконстрикцию, увеличивает периферическое сосудистое сопротивление, а тем самым, и посленагрузку на сердце. Ингибиторы АПФ или блокаторы ангиотензиновых рецепторов расширяют периферические сосуды, улучшают перфузию тканей и производительность миокарда, а также способствуют выведению соли и воды через почки.
Влияние ангиотензина II на головной мозг
Ангиотензин II - полярный пептид, не проникающий через гематоэнцефалический барьер. Однако он может влиять на мозг, действуя через структуры, прилегающие к мозговым желудочкам и лежащие за пределами гематоэнцефалического барьера. Особое значение в действии ангиотензина II имеют субфорникальный орган, сосудистый орган терминальной пластинки и каудальная часть дна IV желудочка.
Ангиотензин II вызывает сильную жажду. Рецепторы, опосредующие этот эффект, расположены преимущественно в субфорникальном органе. Под влиянием ангиотензина II усиливается также секреция вазопрессина (в основном из-за повышения осмоляльности плазмы). Таким образом, ренин-ангиотензиновая система может играть важную роль в регуляции водного баланса, особенно в условиях гиповолемии.
Ряд моделей патогенеза артериальной гипертонии предполагает образование ангиотензина II непосредственно в мозге. Однако степень повышения артериального давления, обусловленная мозговыми эффектами ангиотензина II, значительно меньше той, которая связана с непосредственным влиянием этого пептида на сосуды. У большинства животных рецепторы, опосредующие мозговые гипертензивные эффекты ангиотензина II, расположены в area postrema. Другие центральные эффекты ангиотензина II включают стимуляцию секреции АКТГ, снижение АРП и усиление тяги к соли, особенно в связи с повышением уровня минералокортикоидов. Значение всех этих (и других) центральных эффектов ангиотензина еще предстоит выяснить.
Локальные ренин-ангиотензионовые системы
Все компоненты ренин-ангиотензиновой системы присутствуют не только в общем кровотоке, но и в различных тканях, и поэтому ангиотензин II может образовываться локально. К таким тканям относятся почки, головной мозг, сердце, яичники, надпочечники, яички и периферические сосуды. В почках ангиотензин II прямо стимулирует ре-абсорбцию Na + в верхних сегментах проксимальных канальцев (отчасти за счет активации контртранспорта Na + /H + на люминальной мембране). Ангиотензин II местного или системного происхождения играет также ключевую роль в поддержании СКФ при гиповолемии и снижении артериального кровотока. Под влиянием ангиотензина II выносящие артериолы сужаются в большей степени, чем приносящие, что приводит к повышению гидравлического давления в капиллярах почечных клубочков и препятствует снижению СКФ при уменьшении перфузии почек.
Ренин-ангиотензиновая система и артериальная гипертония
Гипертоническая болезнь
{module директ4}
Артериальное давление зависит как от минутного объема сердца, так и от периферического сопротивления сосудов. Гипертоническая болезнь обусловлена повышением именно периферического сосудистого сопротивления, которое, в свою очередь, определяется сложным взаимодействием множества системно и местно продуцируемых гормонов и факторов роста, а также нейрогенными влияниями. Однако конкретный фактор (или факторы), лежащий в основе патогенеза гипертонической болезни, до сих пор не установлен. Известные данные об увеличении артериального давления при нарушении перфузии почек и повышении секреции ренина позволяют усматривать роль ренин-ангиотензиновой системы в этиологии гипертонической болезни.
Еще в начале 1970-х годов Лара (Laragh) с сотр. предложили оценивать относительную роль вазоконстрикции и увеличения внутрисосудистого объема в патогенезе гипертонической болезни по АРП. При повышенной АРП ведущим механизмом развития этой болезни считалась вазоконстрикция, а при низкой АРП - увеличение внутрисосудистого объема. Хотя такое представление теоретически оправдано, оно не всегда подтверждается результатами исследования гемодинамики. Кроме того, средства, влияющие на ренин-ангиотензиновую систему (ингибиторы АПФ, блокаторы ангиотензиновых рецепторов), помогают даже при гипертонической болезни с низкой АРП.
Как отмечалось выше, диета с низким содержание Na + увеличивает реакцию надпочечников на ангиотензин II, одновременно снижая чувствительность сосудов к этому пептиду. Нагрузка Na + оказывает противоположное действие. У здорового человека, потребляющего большое количество Na + , изменение реактивности надпочечников и сосудов способствует повышению почечного кровотока и снижению реабсорбции Na + в почках. И то, и другое облегчает выведение избыточного количества Na + из организма. Почти в 50% случаев гипертонической болезни с нормальной или повышенной АРП находят нарушение способности выводить натриевую нагрузку. Предполагается, что основной дефект связан либо с локальной продукцией ангиотензина II, либо с нарушением его рецепторов, вследствие чего колебания в потреблении Na + не меняют реактивности тканей-мишеней. Ингибиторы АПФ, снижая уровень ангиотензина И, восстанавливают реактивность надпочечников и сосудов в таких случаях.
Примерно у 25% больных АРП снижена. Артериальная гипертония с низкой АРП чаще обнаруживается у представителей черной расы и пожилых людей. Предполагается, что в этих случаях артериальное давление особенно чувствительно к соли, и его снижения легче всего добиться с помощью диуретиков и антагонистов кальция. Хотя раньше считали, что ингибиторы АПФ неэффективны при гипертонической болезни с низкой АРП, недавние исследования показывают, что величина АРП не может служить предиктором эффективности лекарственных средств этого класса. Не исключено, что эффективность ингибиторов АПФ в таких случаях связана с повышением уровня брадикинина или с торможением местной продукции ангиотензина II в почках, головном мозге и сосудах. Это подтверждается недавними исследованиями на трансгенных крысах (носителях мышиного гена ренина). У таких крыс наблюдалась тяжелая и часто летальная форма артериальной гипертонии, которую удавалось ослабить ингибиторами АПФ или блокаторами ангиотензиновых рецепторов. Хотя АРП, а также уровни ангиотензина II в плазме и ренина в крови почечной вены у этих животных были сниженными, содержание ренина в надпочечниках и уровень проренина в плазме оказались повышенными, причем адреналэктомия приводила к снижению артериального давления. Таким образом, АРП в системной крови не отражает состояния локальной ренин-ангиотензиновой системы и ее роли в патогенезе артериальной гипертонии.
Недавние молекулярные исследования также подтверждают участие ренин-ангиотензиновой системы в патогенезе гипертонической болезни. У сибсов обнаружено сцепление между аллелем гена ангиотензиногена и гипертонической болезнью. Выявлена корреляция между уровнем ангиотензиногена в плазме и артериальным давлением; при гипертонической болезни концентрация ангиотензиногена повышена. Больше того, если родители страдают гипертонической болезнью, то уровень ангиотензиногена повышен и у их детей с нормальным артериальным давлением.
Реноваскулярная гипертония
Реноваскулярная гипертония - наиболее распространенная причина ренинзависимого повышения артериального давления. По разным данным, она обнаруживается у 1-4% больных с артериальной гипертонией и является наиболее курабельной формой этого заболевания. Среди афроамериканцев патология почечной артерии и реноваскулярная гипертония встречаются реже, чем среди представителей белой расы. Атеросклероз или фиброзно-мышечная гиперплазия стенок почечных артерий приводят к снижению перфузии почек и усилению продукции ренина и ангиотензина II. Артериальное давление повышается, но высокий уровень ангиотензина II подавляет секрецию ренина контрлатеральной почкой. Поэтому общая АРП может оставаться нормальной или возрастать лишь в незначительной степени. Повышение артериального давления может быть связано и с другими анатомическими причинами: инфарктом почек, кистами, гидронефрозом и т. п.
Учитывая относительно невысокую частоту таких случаев, скрининг всех больных с повышенным артериальным давлением на реноваскулярную гипертонию нецелесообразен. Вначале следует убедиться в «неидиопатической» природе артериальной гипертонии у данного больного.
Реноваскулярную гипертонию следует подозревать в следующих случаях:
- при тяжелой гипертонии (диастолическое артериальное давление > 120 мм рт. ст.) с прогрессирующей почечной недостаточностью или рефрактерностью к агрессивной медикаментозной терапии;
- при быстром нарастании артериального давления или злокачественной гипертонии с ретинопатией III или IV стадии;
- при умеренной или тяжелой гипертонии у больных с диффузным атеросклерозом или случайно выявленной асимметрией размеров почек;
- при остром повышении уровня креатинина в плазме (вследствие неизвестных причин или на фоне лечения ингибиторами АПФ);
- при остром повышении ранее стабильного артериального давления;
- при прослушивании систоло-диастолического шума над брюшной аортой;
- при развитии гипертонии у людей моложе 20 лет или старше 50 лет;
- при умеренной или тяжелой гипертонии у людей с повторными эпизодами отека легких;
- при гипокалиемии на фоне нормальной или повышенной АРП в отсутствие диуретической терапии;
- при отсутствии артериальной гипертонии в семейном анамнезе.
Острое ухудшение функции почек на фоне лечения ингибиторами АПФ или блокаторами ангиотензиновых рецепторов указывает на двусторонний стеноз почечных артерий. В такой ситуации давление в клубочках обеих почек поддерживается ангиотензином II, сужающим выносящие артериолы, а устранение этого эффекта приводит к снижению внутриклубочкового давления и СКФ.
Стандартным методом диагностики поражения почечных сосудов является ангиография почек. Однако это исследование сопряжено с риском острого некроза канальцев, и поэтому применяют неинвазивные способы визуализации почечных сосудов и фармакологические пробы. К современным методам диагностики реноваскулярной патологии относятся: 1) стимуляционная проба с каптоприлом и определением АРП; 2) ренография с каптоприлом; 3) доплеровское исследование; 4) магнитно-резонансная ангиография (МРА); 5) спиральная КТ.
Само по себе повышение базального уровня ренина в плазме не доказывает наличия реноваскулярной гипертонии, так как он повышен лишь у 50-80% таких больных. В норме ингибитор АПФ каптоприл, блокируя действие ангиотензина II по механизму отрицательной обратной связи, вызывает реактивную гиперренинемию. У больных со стенозом почечной артерии эта реакция усилена, и уровень ренина, определяемый через 1 час после приема каптоприла, оказывается гораздо выше, чем при гипертонической болезни. Чувствительность и специфичность этой пробы составляют соответственно 93-100% и 80-95%. Она менее чувствительна у лиц черной расы, у молодых больных, у больных с почечной недостаточностью или получающих гипотензивную терапию.
Стеноз почечной артерии стимулирует ренин-ангиотензиновую систему ипсилатеральной почки, и ангиотензин II, сужая выносящие артериолы, способствует сохранению внутриклубочкового давления и СКФ. Ингибиторы АПФ (например, каптоприл) снижают продукцию ангиотензина II и, тем самым, понижают давление в клубочках и СКФ. Изотопное сканирование почек до и после приема каптоприла позволяет выявить одностороннюю ишемию почки. Если максимальное накопление изотопа в одной почке снижено или замедлено по сравнению с другой, то это указывает на поражение почечных сосудов. Чувствительность данной пробы у больных группы высокого риска по стенозу почечной артерии достигает 90%.
Недавно для диагностики стеноза почечных артерий начали использовать сочетание дуплексного УЗИ почек с измерением артериального почечного кровотока (доплеровским исследованием). Специфичность такого комплексного метода превышает 90%, но зависит от опыта исследователя. Скопление газов в кишечнике, ожирение, недавно перенесенные операции или присутствие добавочной почечной артерии затрудняют визуализацию стеноза. Данные о скорости кровотока, полученные при доплеровском исследовании, позволяют рассчитать сопротивление в почечной артерии и решить, кому из больных может помочь реваскуляризация.
В отличие от старых наблюдений, в которых чувствительность МРА оценивалась в 92-97%, современные исследования свидетельствуют лишь о 62% чувствительности и 84% специфичности этого метода. Чувствительность МРА особенно низка при стенозе почечной артерии, связанном с фиброзно-мышечной дисплазией. Самым чувствительным методом обнаружения стеноза почечной артерии является, по-видимому, спиральная КТ; чувствительность и специфичность этого метода в отдельных исследованиях достигала соответственно 98% и 94%.
В связи с отсутствием достаточно чувствительных неинвазивных методов, которые позволяли бы полностью исключить стеноз почечной артерии, клиницистам нередко приходится решать, когда и как исследовать состояние почечного кровотока у больных с артериальной гипертонией. Манн (Mann) и Пиккеринг (Pickering), исходя из индекса клинического подозрения, предложили практический алгоритм отбора больных для диагностики реноваскулярной гипертензии и ангиографии почек. У больных группы умеренного риска целесообразно начинать с доплеровского исследования с расчетом сопротивления почечных сосудов.
Больным с реноваскулярной гипертонией показана анатомическая коррекция почечных сосудов. Если при артериографии обнаруживается сужение одной или обеих почечных артерий больше чем на 75%, это указывает на возможность почечного генеза артериальной гипертонии. О гемодинамическом значении стеноза можно судить, определяя уровень ренина в крови почечной вены на стороне стеноза и сопоставляя его с уровнем ренина в крови, оттекающей от контрлатеральной почки. Значимым обычно считают отношение этих уровней больше 1,5, хотя и меньшее отношение не исключает диагноз. Прием ингибитора АПФ до катетеризации почечных вен может повысить чувствительность этой пробы. Хирургическое лечение нормализует артериальное давление более чем у 90% больных со стенозом почечной артерии и односторонним повышением секреции ренина. Однако ангиопластика или хирургическая операция эффективны и у многих больных с отношением уровней ренина в обеих почечных венах меньше 1,5. Поэтому определение такого отношения при значительном стенозе почечной артерии больше не считается необходимым. Этот показатель может быть полезным при двустороннем стенозе или стенозе сегментарных почечных артерий, так как позволяет установить, какая почка или ее сегмент является источником повышенной продукции ренина.
Предвидеть эффективность реваскуляризации почки помогает расчет индекса сопротивления почечной артерии [(1 - скорость кровотока в конце диастолы)/(максимальная скорость кровотока в систолу) х 100] по данным дуплексного доплеровского исследования. При индексе сопротивления больше 80 хирургическое вмешательство, как правило, оказывалось безуспешным. Примерно у 80% больных функция почки продолжала ухудшаться, а существенное снижение артериального давления наблюдалось только у одного больного. Напротив, при индексе сопротивления меньше 80 реваскуляризация почки приводила к снижению артериального давления больше чем у 90% больных. Высокий индекс сопротивления свидетельствует, вероятно, о поражении внутрипочечных сосудов и гломеру-лосклерозе. Поэтому восстановление проходимости главных почечных артерий в таких случаях не снижает артериального давления и не улучшает функции почек. Недавние исследования подтвердили отсутствие снижения артериального давления после реваскуляризации у больных с выраженным стенозом почечных артерий (> 70%) и сниженной функцией почек (СКФ < 50 мл/мин). Однако СКФ после реваскуляризации несколько увеличивалась.
Анатомическую коррекцию почечных артерий производят либо путем чрескожной ангиопластики (со стентированием или без него), либо прямым хирургическим вмешательством. Вопрос об оптимальном методе лечения остается открытым, так как рандомизированных исследований, в которых сравнивались бы результаты ангиопластики (со стентированием или без него), хирургической операции и медикаментозной терапии, не проводилось. При фиброзно-мышечной дисплазии методом выбора является все же ангиопластика, которая, по разным данным, излечивает 50-85% больных. В 30-35% случаев ангиопластика улучшает состояние больных, и только менее чем в 15% случаев оказывается неэффективной. При атеросклеротическом стенозе почечных артерий выбор метода лечения гораздо более труден. Успех вмешательства зависит от места сужения артерий. В целом при поражении главных почечных артерий лучшие результаты дает ангиопластика, а при сужении их устьев требуется стентирование. Одна только ангиопластика при атеросклерозе почечных артерий устраняет артериальную гипертонию у 8-20% больных, приводит к снижению давления в 50-60% случаев и оказывается неэффективной в 20-30% случаев. Кроме того, в течение 2 лет после такой процедуры у 8-30% больных наблюдается рестеноз почечной артерии. Еще менее успешна ангиопластика при двустороннем поражении почечных артерий или хронической артериальной гипертонии. Для повышения эффективности ангиопластики используют стенты. По данным ряда неконтролируемых исследований, снижение артериального давления в таких случаях наблюдается у 65-88% больных, а рестеноз развивается лишь у 11-14% из них. При проведении реваскуляризации почек необходимо учитывать риски атероэмболии (связанной с ангиографией), ухудшения почечной функции и нефротоксичности (вследствие применения йодированных рентгено-контрастных веществ).
Другая важная проблема заключается в оценке возможности улучшения функции почек после вмешательства, особенно при двустороннем стенозе почечных артерий со снижением почечного кровотока и СКФ, но обсуждение этой проблемы выходит за рамки задач данной главы. Лечение больных с атеросклеротическим стенозом почечной артерии требует принятия общих мер борьбы с атеросклерозом - отказа от курения, достижения целевых значений артериального давления и устранения нарушений липидного обмена. Недавно показано, что статины не только замедляют, но и способствуют регрессу атеросклеростических повреждений.
Хирургическая коррекция стеноза почечной артерии обычно производится путем эндартерэктомии или шунтирования. Эти методы, как правило, эффективнее ангиопластики, но операция может сопровождаться и большей смертностью, особенно у пожилых больных с сопутствующими сердечно-сосудистыми заболеваниями. В большинстве медицинских центров реваскуляризацию почек предпочитают производить методом чрескожной ангиопластики с установкой стентов, особенно при стенозах устьев почечных артерий. Хирургическую реваскуляризацию проводят лишь при неэффективности ангиопластики или при необходимости одновременной операции на аорте.
В случаях общего плохого состояния больного или сомнений в диагнозе используют медикаментозное лечение. Недавние рандомизированные контролируемые исследования показали, что рева-скуляризация почек у больных с подозрением на реноваскулярную гипертонию, получающих консервативное медикаментозное лечение, не всегда дает желаемые результаты. Особенно эффективными являются ингибиторы АПФ и селективные антагонисты AT1-рецепторов, хотя, как уже упоминалось, при двустороннем стенозе почечных артерий они могут снижать сопротивление выносящих клубоч-ковых артериол и, тем самым, ухудшать функцию почек. Применяют также β-адреноблокаторы и антагонисты кальция.
Ренинсекретирующие опухоли
Ренинсекретирующие опухоли встречаются крайне редко. Обычно они представляют собой гемангиоперицитомы, содержащие элементы юкстагломерулярных клеток. Эти опухоли выявляются при КТ и характеризуются повышенным уровнем ренина в венозной крови пораженной почки. Описаны и другие ренинсекретирующие новообразования (например, опухоль Вильмса, опухоли легких), сопровождающиеся вторичным альдостеронизмом с артериальной гипертонией и гипокалиемией.
Ускоренная артериальная гипертония
Ускоренная артериальная гипертония характеризуется острым и значительным повышением диастолического давления. В ее основе лежит прогрессирующий артериосклероз. Концентрации ренина и альдостерона в плазме могут достигать очень высоких значений. Считается, что гиперренинемия и ускоренное развитие артериальной гипертонии обусловлены спазмами сосудов и обширным склерозом коркового вещества почек. Интенсивная гипотензивная терапия обычно устраняет спазмы сосудов и со временем приводит к снижению артериального давления.
Эстрогенная терапия
Заместительная эстрогенная терапия или прием пероральных контрацептивов могут увеличивать концентрацию альдостерона в сыворотке. Это обусловлено повышением продукции ангиотензиногена и, вероятно, ангиотензина II. Вторично возрастает и уровень альдостерона, но гипокалиемия при приеме эстрогенов развивается редко.



















